Ana Carla Silva dos Santos1, Adriana Reis da Silva2, Adrielle Laís Firmino da Silva1, Lyvia Maria Bezerra da Silva1
1Universidade Católica de Pernambuco (UNICAP), Pernambuco, PE, Brasil
2Universidade Salgado de Oliveira (UNIVERSO), Goiânia, GO, Brasil
3Universidade Federal de Pernambuco, (UFPE), Recife, PE, Brasil
Recebido em: 24 de maio de 2024; Aceito em: 7 de junho de 2024.
Correspondência: Ana Carla Silva dos Santos, anycarll@hotmail.com
Como citar
Santos ACS, Silva AR, Silva ALF, Silva LMB. Ventilação não invasiva na unidade de terapia intensiva: insuficiência respiratória aguda por COVID-19. Fisioter Bras. 2024;25(2):1344-1354. doi:10.62827/fb.v25i2.1488
Resumo
Introdução: Pesquisas relatam altos índices de mortalidade em terapia intensiva em pacientes com insuficiência respiratória aguda por COVID-19, entretanto, a ventilação não invasiva com pressão positiva nas vias aéreas tem sido amplamente utilizado como tratamento. Contudo, o seu papel em termos de eficácia e segurança ainda são debatidos. Objetivo: Verificar por meio de publicações científicas a eficácia do suporte ventilatório não invasiva com pressão positiva em unidade de terapia intensiva na insuficiência respiratória aguda por COVID-19. Métodos: Revisão sistemática foi registrada no banco internacional de registro de revisões sistemáticas, sob o número de identificação CRD42023469300. Realizou-se revisão de literatura científica nacional e internacional conforme os critérios estabelecidos para a pesquisa documental nas bases de dados Latino-Americana e do Caribe em Ciências da Saúde, Scientific Eletronic Library online, Medical Literature Analysis and Retrieval System Online e US National Library of Medicine National Institutes of health, Cochrane Library, Virtual Research Center on Covid-19. Foram incluídos estudos restrospectivos ou de corte que relataram as estratégias de apoio respiratório aos pacientes com insuficiência respiratória aguda e COVID-19 na unidade de terapia intensiva. Resultados: Foram identificados 524 artigos. Ao final, 08 estudos atenderam aos critérios de inclusão. O tamanho total da população foi de 307 pacientes. Notou-se que 20% dos pacientes tiveram falha com o suporte respiratório. A ventilação não invasiva com pressão positiva reduziu os casos de intubação traqueal, mortalidade e diminuiu o tempo de internação. Conclusão: A ventilação não invasiva com pressão positiva demonstrou aumentar a oxigenação, reduzir o trabalho respiratório e a necessidade de intubação traqueal na insuficiência respiratória aguda por COVID-19.
Palavras-chave: Insuficiência respiratória; COVID-19; pressão positiva contínua nas vias aéreas.
Abstract
Introduction: Research reports high mortality rates in intensive care in patients with acute respiratory failure due to COVID-19, however, non-invasive ventilation with positive airway pressure has been widely used as a treatment. However, its role in terms of efficacy and safety is still debated. Objective: To verify through scientific publications the efficacy of non-invasive positive pressure ventilatory support in an intensive care unit in acute respiratory failure due to COVID-19. Methods: A systematic review was registered in the International Systematic Review Registry under identification number CRD42023469300. A review of national and international scientific literature was conducted according to the criteria established for documentary research in the Latin American and Caribbean Health Sciences databases, Scientific Electronic Library online, Medical Literature Analysis and Retrieval System Online and US National Library of Medicine National Institutes of health, Cochrane Library, Virtual Research Center on Covid-19. Retrospective or cohort studies that reported respiratory support strategies for patients with acute respiratory failure and COVID-19 in the intensive care unit were included. Results: A total of 524 articles were identified. In the end, 08 studies met the inclusion criteria. The total population size was 307 patients. It was noted that 20% of the patients had failure with respiratory support. Noninvasive positive pressure ventilation reduced cases of tracheal intubation, mortality, and decreased length of hospital stay. Conclusions: Noninvasive positive pressure ventilation has been shown to increase oxygenation, reduce work of breathing, and reduce the need for tracheal intubation in acute respiratory failure due to COVID-19.
Keywords: Respiratory failure; COVID-19; noninvasive; continuous positive airway pressure.
Introdução
A infecção por SARS-CoV-2 resulta da doença coronavírus-19 (COVID-19) [1,2]. Enquanto a maioria dos pacientes é assintomática ou tem a doença de forma leve, aproximadamente 14% desenvolvem a doença de forma mais grave, apresentando quadros de insuficiência respiratória hipoxêmica e/ou síndrome do sofrimento respiratório agudo [3].
Relatórios realizados pela Missão Conjunta World Health Organization (WHO) e China constatou que dos 55924 casos confirmados laboratorialmente de COVID-19 na China, 6,1% foram classificados como críticos (insuficiência respiratória, choque e disfunção ou falência de múltiplos órgãos) e 13,8% como graves (dispneia, frequência respiratória ≥30 respirações por minuto, saturação de oxigênio ≤93%, relação entre pressão parcial de oxigênio arterial e fração de oxigênio inspirado [PaO2/FiO2] <300 mm Hg e aumento de infiltrados pulmonares >50% em 24–48 h) [4].
De acordo com a WHO, atualizações epidemiológicas de 39 a 50 países, referentes aos dados sobre hospitalizações e admissões em unidades de cuidados intensivos (UCI) por COVID-19, num período de 28 dias em março de 2024, constatou mais de 49.000 novas hospitalizações e mais de 1.200 novas internações em unidade de terapia intensiva (UTI). Entre os países que reportam estes dados de forma consistente durante o período de relatório atual e passado, houve uma diminuição global de 44% e 46% em novas hospitalizações e novas admissões em UTI, respectivamente [5].
Antes da pandemia, proveniente do COVID-19, as terapias de oxigênio por ventilação não invasiva (VNI), como o oxigênio nasal de alto fluxo e/ou a ventilação de pressão positiva não invasiva, eram cada vez mais utilizadas em pacientes hipoxêmicos, por exigir menos recursos e não necessitar da sedação que é utilizada na ventilação mecânica invasiva (VMI), podendo proporcionar benefícios aos pacientes que têm limitação as terapias invasivas, devido aos seus efeitos comprovados na minimização da necessidade de intubação endotraqueal [6,7].
Diante da situação de emergência, as altas taxas de intubação endotraqueal causaram rápido esgotamento dos recursos da UTI mundialmente. Sob risco da falta de um ventilador mecânico, a VNI surge como uma alternativa de modo a reduzir a necessidade de VMI em pacientes com COVID-19 [8,9].
No entanto, essa terapia foi evitada na fase inicial da pandemia COVID-19, devido a preocupação com o potencial de geração de aerossóis e contaminação do ambiente e dos profissionais de saúde durante o tratamento dos pacientes com a ventilação não invasiva por pressão positiva (VNIPP) [8,9,10].
Realizou-se uma revisão sistemática sobre a eficácia da ventilação não invasiva com pressão positiva em pacientes com insuficiência respiratória com diagnóstico de COVID-19 internados na unidade de terapia intensiva.
Métodos
A revisão sistemática concentrou-se nas diretrizes dos itens de Relatórios Preferenciais para Revisões Sistemáticas e Meta-análises (PRISMA), nas diretrizes do manual cochrane para revisões sistemáticas de intervenções [11,12]. O protocolo foi previamente registrado no PROSPERO (CRD42023469300).
O estudo seguiu as seguintes etapas: 1) identificação do problema ou da temática (elaboração da pergunta norteadora, estabelecimento de descritores e dos critérios para inclusão/exclusão de artigos); 2) amostragem (seleção dos artigos); 3) categorização dos estudos; 4) definição das informações a serem extraídas dos trabalhos revisados; 5) análise da qualidade dos estudos e discussão a respeito das tecnologias usadas/desenvolvidas; 6) síntese do conhecimento evidenciado nos artigos analisados e apresentação da revisão integrativa [10].
Identificação e estratégia de pesquisa
Para a elaboração da questão de pesquisa do estudo, foi utilizada a estratégia PICO (acrônimo para patient, intervention, comparison, outcomes). Foram incluídos estudos se cumprissem os seguintes critérios 1) população – pacientes não entubados com insuficiência respiratória hipoxêmica, 2) intervenção – ventilação mecânica não invasiva (VNI), 3) comparativo – manejo habitual, 4) desfechos – intubação, sobrevivência, alteração nos parâmetros respiratórios, eventos adversos, 5) ajuste – pacientes hospitalizados, 6) desenho do estudo – ensaio de controle observacional ou randomizado. Os estudos se limitaram aos pacientes com insuficiência aguda respiratória relacionada a COVID-19.
As estratégias de busca utilizadas para a seleção dos artigos foram, no PubMed as combinações dos termos MeSH: “SARS-Cov-2” OUR “COVID-19” OUR “coronavírus” AND “ventilação mecânica não invasiva” AND “insuficiência respiratória hipoxêmica”.
A pesquisa foi iniciada em novembro de 2023, sem restrições no idioma ou data de publicação. Bancos de dados e fontes de literatura científicas incluíram: Latino-Americana e do Caribe em Ciências da Saúde (Lilacs), Scientific Eletronic Library online (Scielo), Medical Literature Analysis and Retrieval System Online (MEDLINE) e US National Library of Medicine National Institutes of health (PubMed), Cochrane Library, Virtual Research Center on Covid-19.
Os títulos e resumos foram revisados na seleção e revisão completa do texto. Os dados abstraídos incluíram características da amostra, do estudo, protocolo do estudo e desfechos.
Critérios de inclusão e exclusão dos estudos
Os critérios de inclusão foram os seguintes: (1) sujeitos: pacientes adultos diagnosticados com COVID-19 de acordo com as diretrizes da Organização Mundial da Saúde (OMS) para o diagnóstico e tratamento da nova doença coronavírus; (2) características clínicas: pacientes adultos COVID-19 internados na UTI; (3) desfechos: Pacientes COVID-19 na UTI com aplicação de VNI, valores exatos dos padrões de VNI, mortalidade de suportes respiratórios VMI e VNI, bem como dados de comparação de suportes respiratórios entre sobreviventes e não sobreviventes.
Os critérios de exclusão incluíram: (1) Estudos com populações especiais, incluindo crianças, idosos, gestantes; (2) relatórios de casos, meta-análise, revisões e comentários; (3) estudos sem dados disponíveis. O diagrama de fluxo do processo de seleção do estudo foi retratado de acordo com a diretriz do PRISMA.
Extração de dados e avaliação da qualidade do estudo
A seleção dos estudos foi realizada por meio da leitura do título e resumo dos artigos que atenderam os critérios de inclusão. Quando as informações dos resumos eram insuficientes, seguia-se para leitura completa dos artigos. As referências dos artigos selecionados também foram consultadas e, quando encontradas informações pertinentes ao escopo da revisão, foram incluídas. Para a seleção dos estudos e prevenção de viés, após a seleção inicial dos estudos, cada volume foi verificado novamente a fim de verificar se atendiam aos critérios estabelecidos
Os estudos incluídos foram verificados pelos autores e extraídos os seguintes dados: características do estudo, dados demográficos, período de pesquisa, número de pacientes COVID-19 em uso de VNI, dados detalhados da aplicação do VNI (duração, volume, pressão expiratória final positive – PEEP) e desfechos clínicos.
De acordo com a escala Newcastle-Ottawa (NOS) [13], a qualidade dos estudos foi avaliada através de três aspectos (seleção, comparabilidade e resultados). Os escores variam de 0 a 9, e os estudos com a pontuação ≥6 foram classificados como estudos de alta qualidade.
Resultados
De acordo com a estratégia de busca da pesquisa, foram identificados 524 artigos relativos aos pacientes COVID-19 na UTI em VNI. Desse total, 262 artigos foram selecionados para revisão completa do texto e 08 artigos atenderam aos critérios de inclusão e foram incluídos na síntese final da revisão sistemática. A seleção dos estudos foi descrita na Figura 1.
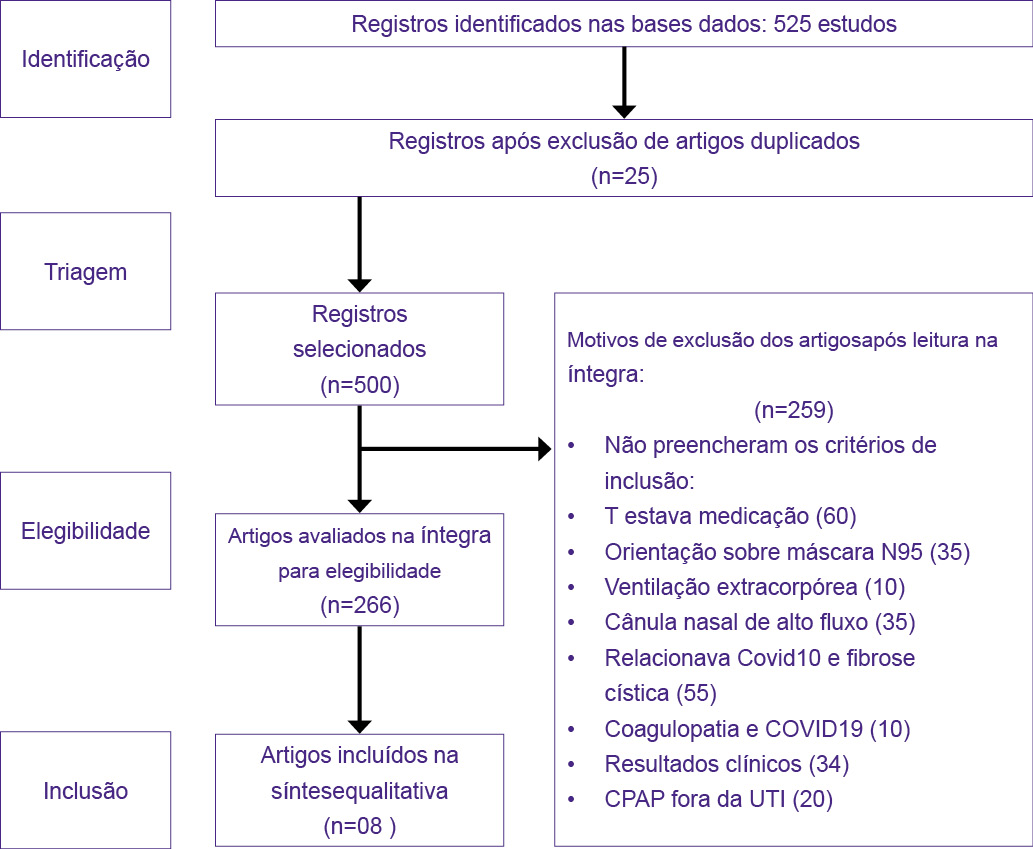
Figura 1 - Fluxograma da seleção dos estudos de acordo com PRISMA [11]
Como demonstrado no quadro 1, dos estudos incluídos apenas um foi realizado na Àsia [14] e os outros sete foram conduzidos na Europa [15,16,17,18,19,20,21].
Quadro 1 - Caracterização dos estudos com programa de reabilitação pulmonar associado ao treinamento muscular inspiratório
|
Autor/ Ano |
Caracterização da amostra |
Protocolo do estudo |
Resultado |
|
Cammarota, Rossi, Vitali, et al. 2021 [15] |
20 pacientes, admitidos na UTI com insuficiência aguda hipoxêmica (IRA) relacionados com COVID-19 em uso de VNI |
VNI foi definida para fornecer um volume (VT), na relação de peso corporal previsto variando entre 6 e 8 ml/kg com uma combinação de PEEP e fração de oxigênio inspirada (FiO2) para obter uma saturação periférica de oxigênio (SpO2), entre 92 e 96%. |
20 pacientes apresentaram melhora da saturação periférica de oxigênio (96-97)% |
|
Grieco, Menga, Cesaran, et al. 2021[16] |
49 pacientes, tiveram diagnóstico molecular confirmado de COVID-19 (reação positiva em cadeia de polimerase em tempo real para RNA viral realizado≈em uma amostra do trato respiratório superior ou≈inferior). |
VNI do capacete foi fornecida com uma PEEP de 12 cm H2O e suporte de pressão mediana de 10 cm H2O. |
Redução da taxa de intubação endotraqueal. |
|
Duan, Chen, Liu et al. 2021 [14] |
13 pacientes suspeitos, o ensaio de reação em cadeia de polimerase de transcrição reversa em tempo real (RT-PCR). |
CPAP ou PEEP foi de 4 cm H2O. Quando o paciente tolerava essa pressão, ocorria o aumento gradual para melhorar a oxigenação. A pressão inicial foi de 8 a 10 cm H2O. FiO2 foi titulado para manter uma SpO2> 93%. |
Não houve diferença entre os paciente na taxa de intubação e mortalidade entre os pacientes que utilizaram VNI e cânula nasal de alto fluxo. |
|
Medrinal et al., 2021 [17] |
118 pacientes graves com COVID19. |
CPAP entre 8 e 12 cm H20 com FiO2 titulado para manter uma SpO2 > 92%. |
Desfechos do tratamento com suporte respiratório constatou que a VNI é um bom recurso para pacientes graves com COVID-19 reduzindo a intubação. |
|
Corradi et al., 2020 [18] |
27 paciente da UTI geral, com COVID19. |
O fluxo de ar foi definido para o maior valor possível (150 L/min), PEEP a 10 cmH2O, e FiO2 para entre 40 e 70 %, dependendo do PaO2. |
18 pacientes tiveram recuperação com CPAP, enquanto 09 necessitaram de VNI com permanência mais longa na UTI. |
|
Belenguer et al., 2020 [19] |
21 pacientes da UTI, com hipoxemia grave, taquipnéia, diagnóstico de COVID19 |
Os níveis de CPAP/PEEP utilizados foram entre 12, 5-20 cmH20. A VNI foi aplicada continuamente, exceto na hidratação ou higiene. O nível de FiO2 foi ajustado para obter uma SpO2 até 94%. |
O VNI em pacientes com pneumonia SARS-CoV-2 evitaram a intubação e suas complicações em percentual considerável. |
|
Gundem et al., 2020 [20] |
04 pacientes internados na UTI,hipoxemia grave, taquipnéia, diagnóstico de COVID19 |
VNI com PEEP 5-8 cm H20. |
Pacientes hipoxêmicos COVID19 que respiravam de forma independente foram capazes de se recuperar com o aumento de oxigênio e VNI. |
|
Mukhtar et al., 2020. [21] |
55 pacientes em estado grave com infecção por COVID-19 confirmada. |
O nível de FiO2 foi ajustado para manter SpO2 de 92-96%. |
O VNI em indivíduos com SARS-COVID19 moderado a grave foi bem sucedido em 77% dos sujeitos. |
Fonte: Elaborada pela autora
O tamanho da população do estudo total foi de 307 pacientes, variando de acordo com os estudos de quatro [20] a cento e dezoito pacientes [17].
Todos os artigos incluídos foram estudos respectivos ou de coorte, cuja pesquisa relataram: as estratégias utilizadas de apoio respiratório pacientes em estado crítico na UTI, testes laboratoriais atestando positivo para COVID19, os suportes respiratórios e desfechos clínicos dos pacientes em estado crítico.
Em relação a qualidade metodológica dos estudos, 90% obtiveram pontuação ≥6 foram considerados de alta qualidade segundo os critérios do NOS.
A oxigenação aferida pela relação PaO2/FiO2 foi avaliada em 80% dos estudos. O suporte respiratório VNI tratados com CPAP foi utilizado em todos os pacientes dos estudos. Os níveis de CPAP/PEEP utilizados foram entre 12,5-20 cmH20.
Os pacientes que tiveram falha com o suporte respiratório não invasivo (combinação de intubação + morte no CPAP/VNI + descontinuação por intolerância) foram entubados. As razões que levaram à intubação consistiam na diminuição do nível de consciência, exaustão, hipoxemia refratária, sepse e instabilidade hemodinâmica.
A taxa de mortalidade hospitalar foi reduzida nos estudos entre os pacientes tratados com CPAP ou VNI [15,16,17,18,19,20,21].
O tempo de permanência hospitalar variou entre um tempo mínimo de sete dias e um tempo máximo de 21 dias [17,18,19,20,21] .
Apenas um estudo [18] contatou que os pacientes submetidos a ventilação não invasiva por meio CPAP tiveram o tempo de internação menor em relação aos que necessitaram de VMI na unidade de terapia intensiva.
Discussão
De acordo com os resultados da presente revisão sistemática a taxa de mortalidade hospitalar foi reduzida nos estudos desta revisão sistemática entre os pacientes tratados com CPAP ou VNI [15,16,17,18,19,20,21]. No entanto, devido à heterogeneidade dos relatórios de dados e características básicas dos pacientes, foi difícil avaliar se o tratamento com VMI foi direcionado aos pacientes com doenças mais graves.
A aplicação da ventilação não invasiva em suas diversas modalidades, mas sobre tudo o CPAP de acordo com os resultados da pesquisa, demonstrou a eficacia na clínica da SARS-COVID19 moderado a grave. Esses dados corroboram com estudo realizado com ventilação não invasiva em pacientes com pneumonia grave por vírus H1N1, em um grupo de hipoxêmico, constatou-se que a efetividade do VNI foi de 100% em termos de melhoria gasométrica e clínica, evitando a intubação dos pacientes. Até o momento, a suplementação de oxigênio para manter o SpO2>90% é fortemente recomendada, mas a utilização de VNI ou CPAP é sugerida como recomendação de fraca e baixa qualidade de evidência científica [22].
O equilíbrio entre a tolerância a VNI e a melhora clínica teve grande impacto nos estudos da presente revisão. A melhora na tolerância dos pacientes a pressão exercida pelo CPAP tornou-se um indicado para elevação da pressão positiva que variou entre 8 e 12 cmH20, refletindo na a ausência de sinais evidentes de fadiga muscular. Na síndrome respiratória aguda grave os artigos relatam resultados satisfatórios da VNI com pressão positiva [23,24].
A mascará nasal e oronasal foi a mais utilizada pelos pesquisadores do presente estudo [14,15,16,17,18,19,20,21]. Resultados satisfatórios da VNI tem como fator determinante a escolha da interface, devido à dificuldade de adaptação ou tolerância a pressão contínua nas vias aéreas. Os tipos de interfaces mais utilizados são: máscara nasal, máscara oro nasal, máscara total e capacete.
O sucesso da aplicação da VNI dependerá da escolha da interface, ventilador e modo ventilatório que melhor se adapte ao paciente [25]. Apesar das incertezas mencionadas o CPAP fornecido por meio do capacete ou com máscara facial e a VNI têm sido amplamente utilizados em todo o mundo para tratar pacientes com pneumonia COVID-19, com um perfil aceitável de tolerância e segurança, tanto em ambientes de UTI quanto ou fora da UTI.
A falha com o suporte respiratório não invasivo (combinação de intubação + morte no CPAP/VNI + descontinuação por intolerância) resultou em 20% de acordo com os estudos selecionados. Tanto o CPAP quanto VNI têm sido demonstrados para reduzir o trabalho respiratório, aumentar a oxigenação e reduzir as taxas de intubação em pacientes com insuficiência respiratória hipóxica aguda. No entanto, ainda é debatida a indicação de quando deve ser iniciado o suporte respiratório não invasivo na SARA relacionada ao COVID19. Pesquisa realizada por Azevedo [26], demonstrou que o escore de previsão de mortalidade (SAPS3) na admissão da UTI está associado com o insucesso da VNI, resultaram em óbito.
Conclusão
A presente revisão sistemática tem limitações, primeiramente, a falta de diferenciação entre CPAP e VNI. Tanto o CPAP quanto o VNI foram incluídos sob a definição de “ventilação não invasiva” e os desfechos clínicos (mortalidade) foram frequentemente destinados tanto para CPAP quanto para VNI.
Em segundo lugar, faltavam muitos parâmetros essenciais, especialmente no que diz respeito às configurações e interfaces do ventilador utilizados, critérios para a iniciação e falha do suporte não invasivo.
Em terceiro lugar, é possível que os desfechos clínicos em pacientes expostos ao CPAP ou VNI possam ter sido influenciados pelo período pandêmico durante o qual os pacientes foram hospitalizados.
A maioria dos estudos foram realizados nos primeiros meses da pandemia para cada país, durante um colapso sem precedentes sobre os sistemas regionais de saúde. Foi constatado que a mortalidade em pacientes que necessitam de VNI foi maior nos centros de pandemia precoce. No entanto, até o momento, os dados de pacientes tratados com suportes respiratórios não invasivos são limitados.
Conflito de interesses
Os autores declaram não haver conflito de interesse.
Fontes de financiamento
Financiamento próprio.
Contribuição dos autores
Concepção e desenho da pesquisa: Santos ACS, Silva AR, Silva ALF, Silva LMB; Redação do manuscrito: Santos ACS; Revisão crítica do manuscrito quanto ao conteúdo intelectual importante: Santos ACS.
Referências
1. Lu R, Zhao X, Li J, Niu P, Yang B. WU H. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. Lanceta, 2020; 395(10224):565-574. doi:10.1016/ S0140-6736(20)30251-8.
2. Zhu N, Zhang D, Wang W, LI X, Yang B, SONG J. A Novel Coronavirus from Patients with Pneumonia in China, 2019. N Engl J Med. 2020; 382(8):727- 733. doi:10.1056/NEJMoa2001017.
3. Wu Z, Mcgoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA, 2020; 323(13):1239-124. doi: 10.1001/jama.2020.2648.
4. WHO-China Joint Mission. Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19). 2020. Available from: https://www.who.int/docs/default-source/coronaviruse/who-chinajoint-mission-on-covid-19-final-report.pdf
5. World Health Organisation (WHO). Coronavirus disease (COVID-19) Epidemiological Updates and Monthly Operational Updates. Featured meeting report 2024. Available from: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports
6. Chawla R, Dixit Sb, Zirpe KG, Chaudhry D, Khilnani GC, Mehta Y, et al. ISCCM guidelines for the use of non-invasive ventilation in acute respiratory failure in adult ICUs. Indian J Crit Care Med. 2020; 24(Suppl 1):S61-S81. doi: 10.5005/jp-journals-10071-G23186.
7. Ferreyro BL, Angriman F, Munshi L, Del Sorbo L, Ferguson ND, Rochwerg B. Association of noninvasive oxygenation strategies with all-cause mortality in adults with acute hypoxemic respiratory failure: a systematic review and meta-analysis. JAMA, 2020;324(1):57-67.doi: 10.1001/jama.2020.9524.
8. Onder G, Rezza G, Brusaferro S. Case-fatality rate and characteristics of patients dying in relation to COVID-19 in Italy. JAMA. 2020;323 (18):1775-1776. doi: 10.1001/jama.2020.4683.
9. Gaeckle NT, Lee J, Park Y, Kreykes G, Evans MD, Hogan CJJR. Aerosol Generation from the Respiratory Tract with Various Modes of Oxygen Delivery. Am J Respir Crit Care Med. 2020; 202(8):1115-1124. doi: 10.1164/rccm.202006-2309OC.
10. De-La-Torre-Ugarte-Guanilo MC, Takahashi RF, Bertolozzi MR. Revisão sistemática: noções gerais. Rev Esc Enferm USP 2011; 45(5):1260-6. Revista da Escola de Enfermagem da USP, 2021; 45(5):1260-1266. doi: 10.1590/S0080-62342011000500033.
11. Page MJ, McKenzie JE, Bossuyt PM, et al. A declaração PRISMA 2020: diretriz atualizada para relatar revisões sistemáticas. Epidemiol. Serv. Saúde. 2022;31(2): e2022107. doi: 10.1590/s1679-49742022000200033.
12. Wells G, Shea B, O’Connell J, Peterson J, et al. The Newcastle-Ottawa scale (NOS) for assessing the quality of nonrandomised studies in meta-analysis. 2014. Available from: https://www.ohri.ca/programs/clinical_epidemiology/oxford.asp
13. Duan J, Chen B, Liu X, Shu W, Zhao W, Li J, Li Y, Hong Y, Pan L, Wang K. Use of high-flow nasal cannula and noninvasive ventilation in patients with COVID-19: A multicenter observational study. Am J Emerg Med. 2021;46:276-281. doi: 10.1016/j.ajem.2020.07.071.
14. Cammarota G, Rossi E, Vitali L. et al. Effect of awake prone position on diaphragmatic thickening fraction in patients assisted by noninvasive ventilation for hypoxemic acute respiratory failure related to novel coronavirus disease. Crit Care. 2021;25(1):305. doi: 10.1186/s13054-021-03735-x.
15. Grieco Dl, Menga LS, Cesarano M, et al. Effect of Helmet Noninvasive Ventilation vs High-Flow Nasal Oxygen on Days Free of Respiratory Support in Patients With COVID-19 and Moderate to Severe Hypoxemic Respiratory Failure: The HENIVOT Randomized Clinical Trial. JAMA. 2021 May 4;325(17):1731-1743. doi: 10.1001/jama.2021.4682.
16. Medrinal C, Gillet, A, Boujibar F, et al. Role of Non-Invasive Respiratory Supports in COVID-19 Acute Respiratory Failure Patients with Do Not Intubate Orders. Clin. Med. 2021 Jul; 10(13): 2783. doi: 10.3390/jcm10132783.
17. Corradi F, Vetrugno L, Orso D, Bove T, Schreiber A, Boero E, et al. Diaphragmatic thickening fraction as a potential predictor of response to continuous positive airway pressure ventilation in Covid-19 pneumonia: A single-center pilot stud Neurobiol Physiol Respir, 2021; 284:103585. doi: 10.1016/j.resp.2020.103585.
18. Belenguer MA, Hernández-Garcés H, López-Chicote C, Ribes-García S, Ochagavía-Barbarín J, Zaragoza-Crespo R. Effectiveness of non-invasive ventilation in intensive care unit admitted patients due to SARS-CoV-2 pneumonia. Med Intensiva, (Engl Ed) 2020; 20:S0210-5691. doi: 10.1016/j.medin.2020.08.011.
19. Gundem T, Olasveengen TM, Hovda KE, et al. Ventilatory support for hypoxaemic intensive care patients with COVID-19. Tidsskr Nor Laegeforen. 2020;140(11). doi: 10.4045/tidsskr.20.0445.
20. Mukhtar A, Lotfy A, Hasanin A, El-Hefnawy I, El Adawy A. Outcome of non- invasive ventilation in COVID-19 critically ill patients: A Retrospective observational Study. Anaesth Crit Care Pain Med. 2020, 39(5):579-580. doi:10.1016/j.accpm.2020.07.012
21. Ranieri VM, Rubenfeld GD, Thompson BT, Ferguson ND, Caldwell E, Fan E, et al. Acute respiratory distress syndrome: the Berlin definition. JAMA, 2012, 307(23):2526-2533. doi: 10.1001/jama.2012.5669.
22. Belenguer-Muncharaz A, Reig-Valero R, Altaba-Tena S, Casero-Roig P, Ferrándiz-Sellés A. Noninvasive mechanical ventilation in severe pneumonia due to H1N1 virus. Med Intensiva. 2011;35(8):470-7. doi: 10.1016/j.medin.2011.04.001
23. Antonelli M, Conti G, Rocco M, Bufi M, De Blasi RA, Vivino G, et al. A comparison of noninvasive positive-pressure ventilation and conventional mechanical ventilation in patients with acute respiratory failure. N Engl J Med. 1998;339:429-35. doi: 10.1056/NEJM199808133390703
24. Antonelli M, Conti G, Esquinas A, Montini L, Maggiore SM, Bello G, et al. A multiple-center survey on the use in clinical practice of noninvasive ventilation as a first-line intervention for acute respiratory distress syndrome. Crit Care Med. 2007;35: 18-25. doi: 10.1097/01.CCM.0000251821.44259.F3.
25. Weigert RM, Garcia GF, Muniz JCN, et al. Ultilização da ventilação mecânica não invasiva em pacientes internados na unidade de terapia intensiva adulto: sucesso, insucesso, motivo da VNI, tempo de internação, alta ou óbito. Clin Biomed Res. 2021; 41(1):6-11. doi: 10.22491/2357-9730.106812.
26. Azevedo LCP, Park M, Salluh JIF, Rea-Neto A, Souza-Dantas VC, Varaschin P, et al. Clinical outcomes of patients requiring ventilatory support in Brazilian intensive care units: a multicenter, prospective, cohort study. Crit Care. 2013;17(2):R63. doi: 10.1186/cc12594.