Rebeca Rodrigues Guedes Martins1, Leylliane de Fátima Leal Interaminense de Andrade1, Pamela Rodrigues Martins Lins1
1Universidade Federal da Paraíba (UFPB), João Pessoa, PB, Brasil
Recebido em: 5 de Dezembro de 2025; Aceito em: 9 de Fevereiro de 2026.
Correspondência: Leylliane de Fátima Leal Interaminense de Andrade, leylliane.ufpb@gmail.com
Como citar
Martins RRG, Andrade LFLI, Lins PRM. A dieta mediterrânea como estratégia de intervenção nutricional para o tratamento da doença hepática gordurosa não alcoólica: Uma revisão de literatura. Nutr Bras. 2025;24(4):1691-1713 doi: 10.62827/nb.v24i4.3080
Resumo
Introdução: O estilo de vida contemporâneo reflete um crescimento na incidência da doença hepática gordurosa não alcoólica, paralelamente ao aumento da obesidade, resistência insulínica e síndrome metabólica. Nessa condição, o acúmulo de lipídeos no fígado resulta de um balanço energético cronicamente positivo e práticas sedentárias sem ingestão significativa de álcool. A alimentação ocidental demonstra maior risco para progressão da doença, enquanto o padrão mediterrâneo, pela sua composição nutricional, apresenta importante potencial de melhora. Objetivo: Sintetizar evidências acerca da dieta mediterrânea no tratamento da doença hepática gordurosa não alcoólica. Métodos: Revisão integrativa da literatura com buscas no PubMed, Biblioteca Virtual de Saúde (BVS) e Cochrane Library, entre 2013 a 2023, utilizando os descritores “Dieta Mediterrânea”, “Hepatopatia Gordurosa Não Alcoólica”, “Diet, Mediterranean”, “Nutrition Therapy”, “Non-alcoholic Fatty Liver Disease” e “Diet, Food, and Nutrition”. Foram incluídos ensaios clínicos, estudos observacionais e revisões sistemáticas, em inglês. Critérios de exclusão: publicações em outros idiomas, estudos com animais e desenhos inadequados. A seleção foi realizada por um revisor. Identificaram-se 813 artigos e após duplicações, 323 foram triados, 50 avaliados e 16 incluídos. Os dados foram extraídos e sintetizados de forma qualitativa descritiva. Resultados: A dieta mediterrânea auxilia no controle de fatores de risco, diminui as chances de progressão, e aumenta a possibilidade de regressão da doença hepática gordurosa não alcoólica. A maior adesão ao padrão mediterrânea se relacionou com mudanças nos parâmetros bioquímicos e antropométricos. Conclusão: A dieta mediterrânea pode ser uma abordagem não farmacológica valiosa para melhorar a função hepática e reduzir o risco de progressão da doença hepática gordurosa não alcoólica.
Palavras-chave: Dieta Mediterrânea; Esteatose Hepática; Hepatopatia Gordurosa não Alcoólica.
Abstract
Introduction: Contemporary lifestyle is associated with an increasing incidence of non-alcoholic fatty liver disease (NAFLD), in parallel with rising rates of obesity, insulin resistance and metabolic syndrome. In NAFLD, lipid accumulation in the liver results from a chronically positive energy balance and sedentary behavior without significant alcohol intake. The Western diet is linked to a higher risk of disease progression, whereas the Mediterranean dietary pattern, due to its nutritional composition, shows important potential for improvement. Objective: To synthesize evidence on the use of the Mediterranean diet in the treatment of NAFLD. Methods: Integrative literature review with searches in PubMed, the Virtual Health Library (BVS - Brazil) and the Cochrane Library, from 2013 to 2023, using the descriptors “Dieta Mediterrânea”, “Hepatopatia Gordurosa Não Alcoólica”, “Diet, Mediterranean”, “Nutrition Therapy”, “Non-alcoholic Fatty Liver Disease” e “Diet, Food, and Nutrition”. Clinical trials, observational studies, and systematic reviews in English were included. Exclusion criteria: publications in other languages, studies with animals, and inadequate designs. Selection was performed by one reviewer. 813 articles were identified, and after duplications, 323 were screened, 50 evaluated, and 16 included. Data were extracted and synthesized using descriptive qualitative analysis. Results: The Mediterranean diet helps control risk factors, reduces the chances of progression, and increases the possibility of regression of non-alcoholic fatty liver disease. Greater adherence to the Mediterranean pattern was related to changes in biochemical and anthropometric parameters. Conclusion: The Mediterranean diet may be a valuable non-pharmacological approach to improve liver function and reduce the risk of progression of non-alcoholic fatty liver disease.
Keywords: Mediterranean; Fatty Liver; Non-alcoholic Fatty Liver Disease.
Introdução
No decorrer dos anos, as mudanças extremas no padrão de vida da população demonstram que as prioridades de saúde estão se modificando. Isto é, os resultados do estilo de vida contemporâneo têm se associado ao surgimento de importantes epidemias e pandemias, a exemplo da obesidade, que configura um fator de risco para o desencadeamento de outras complicações à saúde, dentre elas a Doença Hepática Gordurosa Não Alcoólica (DHGNA). Nesse sentido, a DHGNA se destaca pelo crescimento na sua incidência paralelamente ao aumento mundial da obesidade e outras condições metabólicas [1].
Dessa forma, a DHGNA surge como uma doença hepática prevalente entre os países industrializados [2], e está associada à obesidade, resistência insulínica, diabetes mellitus, hipertensão, hiperlipidemia e síndrome metabólica [3]. Assim, esta é uma condição caracterizada pelo aumento do armazenamento de lipídeos no tecido hepático, que pode ter como causa um balanço energético cronicamente positivo associado à práticas sedentárias, sem ingestão significativa de álcool [1]. Desse modo, a DHGNA compreende uma série de doenças hepáticas representadas pelo armazenamento de gordura no fígado [4], como a esteatohepatite não alcoólica, que possui um curso potencialmente progressivo, podendo chegar à fibrose hepática, cirrose, até o carcinoma hepatocelular e transplante hepático [3;5].
Diante disso, a DHGNA pode ser considerada como componente de uma Síndrome Metabólica [2], e tem demonstrado aumento em sua prevalência na mesma proporção de outras doenças, como a diabetes e obesidade [6]. Ademais, o crescimento na incidência desta condição clínica é de extrema relevância, visto que representa uma das causas mais importantes de doença hepática crônica no mundo [7;8]. Por conseguinte, indivíduos com DHGNA apresentam elevados riscos de morbimortalidade e desenvolvimento de comorbidades metabólicas, que podem impactar os sistemas de saúde [1].
Nesse sentido, é imprescindível caracterizar intervenções eficazes para o manejo da DHGNA, dado que representa uma condição potencial para o surgimento de diversas complicações. Contudo, não há consenso científico acerca de opções farmacêuticas aprovadas para o tratamento dessa doença [2]. Com efeito, as ações de mudanças e melhorias do estilo de vida são a forma de tratamento primordial para a DHGNA [7]. Desse modo, o treinamento físico e as intervenções dietéticas têm sido associados ao melhor controle da progressão da doença [9].
Isto posto, verifica-se que os componentes da alimentação possuem forte relevância na patogênese da DHGNA, podendo contribuir, a depender do perfil dietético, de maneira favorável ou não com a melhora da condição clínica [2]. Nessa perspectiva, o padrão da dieta ocidental é relacionado ao maior risco de progressão da doença, já a alimentação orientada pela Dieta Mediterrânea (DM) aponta importante capacidade de melhora da condição. De modo geral, pacientes que desenvolvem a DHGNA consomem dietas com excesso de refrigerantes, carne vermelha e processada, salgadinhos gordurosos, pobres em cereais e grãos integrais, em frutas e legumes [5] e com elevado teor de sódio e gordura [1].
Sendo assim, a DM tem sido apresentada na literatura como estratégia de intervenção nutricional para a DHGNA [7]. Dito isto, esse modelo alimentar se caracteriza pelo estímulo ao consumo de azeite de oliva extra virgem, folhas verdes, cereais e grãos integrais, frutas, nozes, leguminosas e peixes, em contraposição a uma moderada a baixa ingestão de carne vermelha, laticínios, doces e álcool [5]. Dessa maneira, provavelmente, a DM contribui com a redução de diversas doenças crônicas em virtude da sua combinação e composição nutricional, rica em fitocompostos, componentes antioxidantes e anti-inflamatórios [7].
Portanto, considerando a elevada prevalência, o perfil multissistêmico com manifestações extra-hepáticas, e a influência da dieta sobre a DHGNA [7], justifica-se a necessidade de explorar essa doença, bem como os condicionantes de seu tratamento. Para tanto, o presente estudo buscou sintetizar as evidências científicas disponíveis sobre o uso da dieta mediterrânea no manejo da doença hepática gordurosa não alcoólica e seus efeitos em parâmetros hepáticos, metabólicos e antropométricos.
Metodologia
Revisão Integrativa da Literatura, que compreende a coleta, análise e integração dos resultados de estudos desenvolvidos previamente. Desse modo, esse tipo de revisão permite correlacionar achados empíricos e teóricos, proporcionando compreensão ampla acerca de um determinado fenômeno e questões de interesse [10]. Portanto, a escolha da metodologia de estudo se justifica, pois a revisão integrativa tem demonstrado grande relevância na área da saúde por permitir sintetizar as pesquisas e informações da literatura, garantindo o direcionamento e realização da prática clínica fundamentada em evidências científicas [11].
Ainda, para a construção deste estudo, foram seguidas as seis fases de elaboração de uma Revisão Integrativa [12]. Essas etapas consistem em: 1) Identificar o tema e selecionar a hipótese ou questão de pesquisa; 2) Estabelecer critérios para inclusão/exclusão de estudos; 3) Definir informações a serem extraídas dos estudos; 4) Avaliar os estudos incluídos na revisão; 5) Interpretar os resultados; 6) Apresentar a revisão. Na etapa de elaboração da questão de pesquisa, utilizou-se a estratégia PICO, que se refere ao acrônimo: Paciente/População (Patient), Intervenção (Intervention), Comparação (Comparison/Control), e Resultados (Outcomes). Desse modo, a população alvo deste estudo foram indivíduos portadores da DHGNA, os quais receberam a intervenção nutricional da DM, em comparação a outros padrões alimentares comuns da dieta ocidental, com o intuito de observar os efeitos dessa intervenção na promoção de desfechos positivos no que se refere à melhora do quadro clínico e tratamento da doença.
Para a coleta dos artigos, foi utilizada a Biblioteca Virtual de Saúde (BVS), o portal da PubMed e a Cochrane Library. Os descritores foram selecionados e validados utilizando o site da DeCs (Descritores em Ciências da Saúde disponível em: https://decs.bvsalud.org/) e o site da MESH (Medical Subject Headings disponível em: https://www.ncbi.nlm.nih.gov/mesh/). Além disso, o intervalo de tempo escolhido para a seleção dos trabalhos diz respeito aos estudos dos últimos ١٠ anos. Assim, os descritores selecionados em português foram: “Dieta Mediterrânea” e “Hepatopatia Gordurosa Não Alcoólica”. E os descritores em inglês foram: “Diet, Mediterranean”; “Nutrition Therapy”; “Non-alcoholic Fatty Liver Disease” e “Diet, Food, and Nutrition”. Além disso, também foram utilizados para compor as estratégias de busca, os seguintes termos alternativos: “Doença Hepática Gordurosa não Alcoólica”; “Esteato-hepatite não Alcoólica”; “NAFLD” e “Mediterranean Diet”.
A combinação e cruzamento dos termos de pesquisa utilizando os operadores booleanos, descritores e palavras-chaves foram: No PubMed: ((“diet, mediterranean”[MeSH Terms]) AND ((“non alcoholic fatty liver disease”[Title/Abstract]) OR (“nafld”[Title/Abstract]))); ((“mediterranean diet”[Title/Abstract]) OR (“nutrition therapy”[Title/Abstract])) AND (“nafld”[Title/Abstract]); ((“diet, food, and nutrition”[MeSH Terms]) AND (“mediterranean diet”[Title])) AND (“non alcoholic fatty liver disease”[Title]). Na BVS: (Esteato-Hepatite não Alcoólica) OR (Hepatopatia Gordurosa Não Alcoólica) OR (Doença Hepática Gordurosa não Alcoólica) AND (Dieta Mediterrânea); (Non-alcoholic Fatty Liver Disease) AND (Mediterranean diet). E por último, na Cochrane Library: (Mediterranean Diet):ti,ab,kw AND (non alcoholic fatty liver disease):ti,ab,kw.
Os critérios para a seleção da amostra na literatura foram definidos para garantir boa representatividade com os estudos escolhidos. Assim, foram considerados os estudos na língua inglesa, dos últimos 10 anos, e que garantiam acesso ao texto completo, para assegurar a fiabilidade e fidedignidade dos achados. Outro critério de inclusão diz respeito aos achados que abordaram a temática e a questão de pesquisa desta revisão, e que fossem do tipo ensaios clínicos, estudos observacionais ou revisões sistemáticas e metanálises. Para exclusão dos artigos, foram considerados os seguintes critérios: estudos que abordaram outras estratégias de intervenção para a DHGNA que não fosse a DM; trabalhos que não se encaixaram nos critérios de inclusão e/ou não responderam à questão de pesquisa; estudos com falhas no delineamento da pesquisa, trabalhos com baixo nível de evidência científica e estudos do tipo Revisão Narrativa.
Após identificar os estudos obtidos em cada base de dados (Quadro 1), foi realizada uma seleção daqueles que iriam compor a Revisão Integrativa, considerando a pergunta condutora do estudo e os critérios de inclusão e exclusão, seguindo esta ordem: leitura do título, do resumo e do texto integral, de modo que a cada passo foram eliminados os artigos que não respondiam à questão de pesquisa e aos critérios de inclusão (Figura 1). Desse modo, quando o título e resumo não foram suficientes para definir inicialmente sua triagem, o artigo completo foi revisado. Ademais, os estudos encontrados foram avaliados no que tange o nível de evidência científica e qualidade metodológica.
Quadro 1 – Estratégia de busca com termos MeSH.
|
TERMO DE BUSCA |
BASE DE DADOS |
TOTAL DE ESTUDOS ENCONTRADOS |
|
((“diet, mediterranean”[MeSH Terms]) AND ((“non alcoholic fatty liver disease”[Title/Abstract]) OR (“nafld”[Title/Abstract]))) |
PubMed |
123 |
|
((“mediterranean diet”[Title/Abstract]) OR (“nutrition therapy”[Title/Abstract]) ) AND (“nafld”[Title/Abstract]) |
PubMed |
203 |
|
((“diet, food, and nutrition”[MeSH Terms]) AND (“mediterranean diet”[Title])) AND (“non alcoholic fatty liver disease”[Title]) |
PubMed |
31 |
|
(Esteato-Hepatite não Alcoólica) OR (Hepatopatia Gordurosa Não Alcoólica) OR (Doença Hepática Gordurosa não Alcoólica) AND (Dieta Mediterrânea) |
Biblioteca Virtual de Saúde |
132 |
|
(Non-alcoholic Fatty Liver Disease) AND (Mediterranean diet) |
Biblioteca Virtual de Saúde |
236 |
|
(Mediterranean Diet):ti,ab,kw AND (non alcoholic fatty liver disease):ti,ab,kw |
Cochrane Library |
88 |
Fonte – Os autores (2025).
Assim, após realizar as buscas nas bases de dados utilizando as combinações de busca avançada mencionadas anteriormente, obteve-se um total de 813 artigos. Contudo, após a primeira seleção, excluindo os trabalhos que se repetiram, chegou-se a um total de 323 artigos, dos quais, após selecionar pelos critérios de inclusão e exclusão, 50 foram incluídos para leitura completa e apuração, restando, ao final, 16 estudos que compuseram esta revisão integrativa da literatura. O fluxograma de seleção dos estudos está representado na Figura 1.
Desenvolveu-se a explicitação, interpretação e discussão dos resultados, comparando os diversos achados desta pesquisa a fim de verificar se os estudos apresentam congruência quanto aos efeitos da DM no tratamento da DHGNA, possibilitando identificar a validade destes estudos sobre a DM, e sua aplicabilidade, ou não, no âmbito da saúde, em especial, para pacientes com DHGNA.
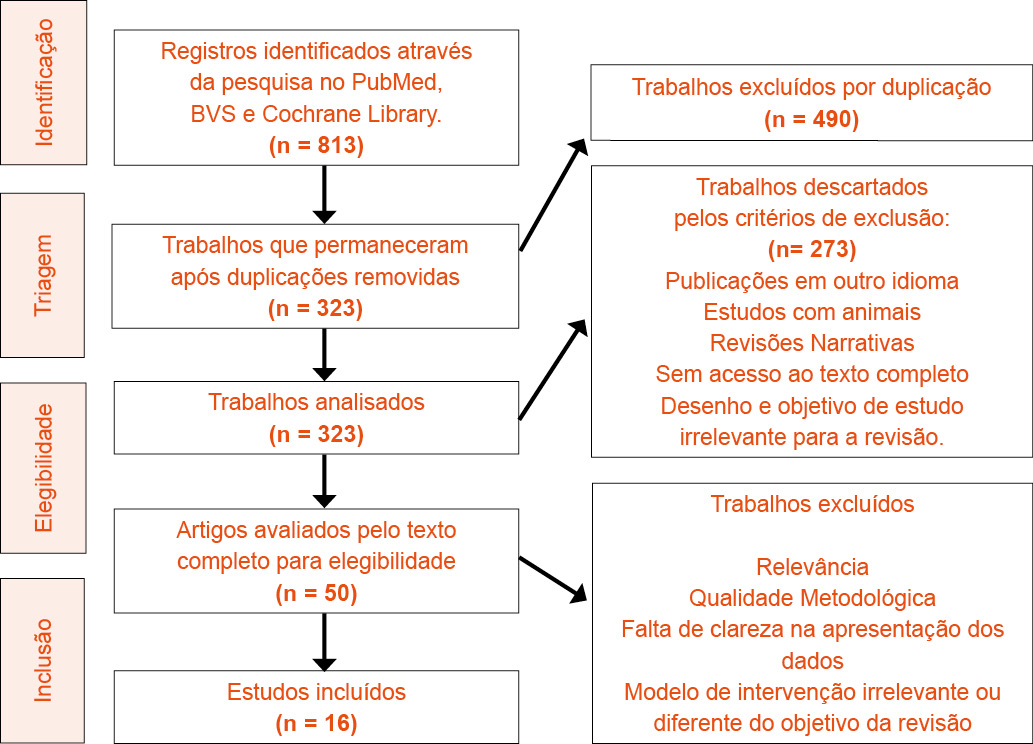
Figura 1 – Fluxograma de seleção dos estudos para a revisão.
Fonte – Os autores (2025).
Resultados
Após seleção dos estudos, dos 813 registros encontrados, foram avaliados 50 artigos na íntegra, dos quais, 34 foram excluídos por motivos relacionados à relevância, qualidade metodológica, falta de clareza na apresentação dos dados e modelo de intervenção irrelevante ou distinto do objetivo desta revisão. Ao final, 16 estudos compuseram a amostra (Figura 1). Quanto ao delineamento, dos 16 estudos incluídos, 1 foi revisão sistemática com metanálise, 9 foram ensaios clínicos randomizados, 2 foram estudos transversais, 3 foram estudos longitudinais prospectivos e 1 foi um estudo observacional prospectivo randomizado.
As principais características metodológicas e achados dos estudos estão sintetizadas no Quadro 2.
Quadro 2 – Descrição metodológica dos estudos incluídos nesta revisão integrativa da literatura.
|
REFERÊNCIA |
DESENHO |
OBJETIVO |
METODOLOGIA |
RESULTADOS |
CONCLUSÃO |
|
Quetglas-Llabrés et al., 2023 |
Ensaio Clínico Randomizado |
Avaliar o estado antioxidante e pró-inflamatório de pacientes com DHGNA após intervenção com a DM. |
67 participantes, de 40-60 anos, IMC 27–30 kg/m2, com DHGNA foram aleatoriamente distribuídos em três grupos: 1- Dieta Convencional; 2- DM de alta frequência de refeições; 3- DM e atividade física. Após 12 meses de intervenção, os participantes foram classificados com base no grau de melhora na adesão à DM: grupo de alta adesão e grupo de baixa adesão. Foram avaliadas mudanças nos parâmetros antropométricos, plasmáticos, séricos e enzimáticos. |
Todos os grupos tiveram melhoras nos parâmetros antropométricos e bioquímicos. Mas, o grupo de maior adesão à DM, apresentou melhora do VO2 máx e redução mais significativa de peso, IMC, AST, ALT, PCR, CT, TG, CGI, CAT, MCP-1, CK-18, leptina, níveis de endotoxinas. Independente do nível de adesão, ambos os grupos apresentaram redução de MDA, MPO, zonulina e omentina. |
A DM promoveu melhorias em parâmetros importantes da DHGNA, no estado pró-inflamatório, oxidante, e na concentração de endotoxina plasmática de forma mais significativa em pacientes que apresentaram uma aumento mais acentuado na adesão à DM. |
|
Miryan et al., 2023 |
Estudo Transversal Retrospectivo |
Investigar a relação da DM com a Fibrose Hepática em adultos com DHGNA. |
3325 participantes da coorte de Doenças Não Transmissíveis de Ravansar, diagnosticados com DHGNA através do Índice de Fígado Gorduroso (IFG), entre 35-65 anos, dos quais, 81 apresentavam fibrose hepática de acordo com o IFG. A adesão à DM foi avaliada pelo MedDietScore, categorizado em alta adesão (terceiro tercil) e baixa adesão (primeiro tercil). Para determinar associações, foram aplicados modelos de regressão multivariada. |
Participantes do tercil de alta adesão tiveram menor valor de IFG, maior contagem de plaquetas, menor peso, menor CT e LDL-c, e probabilidades mais baixas de fibrose hepática do que aqueles no tercil de baixa adesão. Para cada aumento de desvio padrão no escore de adesão à DM, observou-se chances 16% mais baixas de desenvolver fibrose hepática nos pacientes com DHGNA. |
A maior adesão à DM em pacientes com DHGNA está associada a um menor risco de desenvolver fibrose hepática. |
|
Metro et al., 2023 |
Estudo Longitudinal Prospectivo |
Investigar a relação da DM na patogênese e prevenção da DHGNA em indivíduos obesos. |
Como o comprometimento cognitivo pode afetar a adesão e tratamento, examinou-se o perfil cognitivo dos participantes pela Avaliação Cognitiva de Montreal (MoCA), incluindo aqueles com pontuação acima de 26. Após o teste, 22 pacientes obesos ou com sobrepeso, de 27-64 anos, com DHGNA, foram submetidos a uma dieta hipocalórica e monitorados durante 06 meses quanto aos hábitos alimentares, exames bioquímicos, antropometria, estado nutricional, estresse oxidativo e adesão à DM. |
A comparação entre as variáveis clínicas no início e fim do estudo, mostrou diferenças significativas no CT, HDL-c, TG, Glicemia, AST, ALT, IMC, CC, percentual de gordura e de massa magra, MDA, GSH e do índice de adequação mediterrâneo (IAM). Não houve melhora significativa no desempenho cognitivo, medido com o MoCA. Houve relação positiva entre o colesterol total e o IAM, e uma relação negativa entre ALT e IAM. |
Uma alimentação com base nas características da DM pode ter efeito modulador na prevenção e progressão da DHGNA. |
|
Monserrat-Mesquida et al., 2022 |
Estudo Longitudinal Prospectivo |
Avaliar a relação entre a adesão à DM e o conteúdo de gordura intra-hepática (CGI), os níveis de estresse oxidativo e biomarcadores de inflamação de pacientes com DHGNA. |
67 participantes do ensaio clínico “FLIPAN”, entre 40-60 anos, com DHGNA, IMC entre 27-40 kg/m2. Receberam intervenção dietética com restrição calórica de 25-30% e aumento do gasto energético em 400 kcal/70 kg. Antes e depois da intervenção avaliou-se a antropometria, PAS, CGI, VO2máx, biomarcadores pró/antioxidantes e inflamatórios. Pela pontuação média de adesão à DM, os participantes foram classificados no grupo de adesão abaixo do valor médio ou no grupo de adesão acima do valor médio. |
O grupo com maior adesão, apresentou redução mais significativa de peso, IMC, PAS, glicemia, HbA1c, AST, ALT e GGT, CGI, VO2máx, neutrófilos, basófilos, eosinófilos circulantes, mRNA de TLR4, CK-18 e IL-6, e aumento de hematócrito, atividade da SOD plasmática, CAT e SOD de células PBMC, mRNA de CAT. Em ambos os grupos, os níveis plasmáticos de MDA e MPO diminuíram e a resolvina-D1 aumentou. Nenhuma mudança significativa foi observada em TG, HDL-c, LDL-c, CT, PCR, expressão gênica de Nrf2, Irisina, TNFα. |
A maior adesão à DM em pacientes com DHGNA se relaciona à melhora de parâmetros antropométricos, bioquímicos, do CGI, da capacidade cardiorrespiratória, do estado oxidativo e pró-inflamatório. |
|
Montemayor et al., 2022 |
Estudo Prospectivo Randomizado Multicêntrico |
Avaliar o efeito da adesão à DM na prevenção e regressão da DHGNA, em pacientes com Síndrome Metabólica, após intervenção no estilo de vida. |
138 indivíduos de 40-60 anos, IMC de 27–40 kg/m2, com Síndrome Metabólica e diagnóstico de DHGNA por RM, receberam intervenção nutricional, baseada na DM, e promoção da atividade física. Avaliou-se a adesão à dieta com um questionário de frequência alimentar validado. Foram analisados dados antropométricos, parâmetros bioquímicos e CGI. |
Os participantes que apresentaram alta adesão à DM tiveram maiores reduções de IMC, peso corporal, CC, PAS, PAD e CGI. |
A maior adesão à DM foi associada a um melhor estado dos parâmetros característicos da SM e a melhores valores de CGI. |
|
Ristic-Medic et al., 2020 |
Ensaio Clínico Randomizado Controlado |
Avaliar os efeitos da DM e da Dieta de Baixo Teor de Gordura (DBG) com restrição calórica, sobre o perfil hepático, marcadores cardiometabólicos e o perfil de ácidos graxos em homens com DHGNA. |
24 homens com DHGNA, IMC de 25-35 kg/m2, foram randomizados para intervenção nutricional de 30% de restrição calórica (DM ou DBG), durante 03 meses, visando ao menos 5% de perda do peso corporal. Foram avaliados os efeitos sobre o perfil hepático, os marcadores cardiometabólicos e o perfil de ácidos graxos. Para aumentar o nível de atividade física, os participantes foram orientados a caminhar 30 minutos por dia. |
Todos apresentaram redução do IFG, TG e TG/HDL, mas o grupo da DM obteve maiores melhorias desses valores, e um aumento mais acentuado do HDL. Os participantes dos dois grupos apresentaram perda de peso significativa (>9%), melhora do percentual de gordura, da CC, e aumento nos níveis de AGPIs n-3. No grupo da DM, a redução do percentual de gordura corporal foi associada a melhoria nos marcadores de esteatose hepática. |
A DM pode ser mais relevante do que a DBG no tratamento da doença, uma vez que leva à diminuição do status de ácidos graxos saturados e eleva a concentração de monoinsaturados e poliinsaturados, melhorando o IFG em pacientes com DHGNA. |
|
Franco et al., 2020 |
Ensaio Clínico Randomizado |
Avaliar efeitos da Dieta Mediterrânea de Baixo Índice Glicêmico (DMBIG) e dois programas de atividade física, sobre o score de DHGNA. |
144 indivíduos, IMC ≥25, de 30-60 anos, com DHGNA moderada ou grave, foram aleatoriamente distribuídos nos grupos: 1- Dieta controle (DC); 2- DM de Baixo Índice Glicêmico (DMBIG); 3- Programa aeróbico de atividade física (AF 1); 4- Programa combinado de AF (AF 2); 5- DMBIG + AF1; 6- DMBIG + AF2. Para avaliar a esteatose hepática, utilizou-se o escore do parâmetro de atenuação controlada (PAC). Os dados foram comparados no início, aos 45 e aos 90 dias. |
Houve melhoria significativa nos marcadores e na pontuação da DHGNA aos 45 dias em todos os grupos, exceto o DC. O efeito mais intenso na diminuição dos valores de PAC foi observado entre indivíduos com DHGNA grave do grupo PA1+LGIMD. Após os 90 dias, os melhores resultados foram demonstrados nos grupos de intervenção nutricional associados à AF. Junto ao efeito na PAC houve uma melhoria global dos parâmetros antropométricos, de composição corporal e bioquímicos. |
A associação da DMBIG com o programa de AF aeróbica demonstrou maior eficácia na redução dos escores de DHGNA pelo PAC. Logo, a AF pode ser uma estratégia complementar no manejo da doença. |
|
Akhlaghi et al., 2020 |
Revisão Sistemática e Metanálise |
Avaliar a associação da DM com a esteatose hepática e risco cardiometabólico em pacientes com DHGNA. |
A busca pelos estudos foi feita nas bases de dados PubMed, Scopus e Embase, sem restrição de data e idioma. Foram incluídos os estudos que investigaram (1) a associação entre DM e esteatose hepática ou (2) o efeito da DM nos fatores de risco cardiometabólicos da DHGNA. Os parâmetros avaliados incluíram IMC, CC, PA, TG, frações de colesterol, glicose, insulina, resistência à insulina e transaminases hepáticas. |
07 estudos observacionais e 06 ensaios clínicos compuseram a meta-análise. Dados observacionais mostraram associação inversa entre DM e DHGNA. Os ensaios que testaram o efeito da DM na esteatose hepática por ERM revelaram a eficácia da DM, mas por USG mostraram apenas uma tendência à significância. A DM reduziu significativamente o IMC, peso, TG, CT e HOMA-IR. Houve redução significativa para AST apenas em 2 ensaios. |
A DM pode melhorar significativamente fatores de risco importantes da DHGNA, como o IMC, triglicerídeos séricos e resistência à insulina. |
|
Alferink et al., 2020 |
Estudo Longitudinal Prospectivo |
Examinar a relação entre padrões alimentares e a DHGNA em uma grande coorte de população branca de idosos. |
963 participantes do Estudo de Rotterdam, acima de 55 anos, sendo 343 com DHGNA, foram avaliados quanto aos padrões alimentares: Dieta Mediterrânea, Diretrizes Dietéticas Holandesas e a Dieta da Organização Mundial da Saúde e 5 padrões específicos da população, em relação à DHGNA. |
5% apresentaram incidência e 30% regressão da doença. A adesão aos três padrões pré-estabelecidos mostrou regressão da DHGNA, mas dentre eles e os cinco padrões alimentares específicos da população, o escore da OMS e o escore do padrão alimentar tradicional, foram associados a um menor risco de DHGNA. |
A adesão à dieta da OMS e à Dieta Tradicional caracterizadas pela alimentação à base de plantas, ricas em fibras e de baixo teor de gordura, está associada à regressão da DHGNA ao longo do tempo. |
|
Marin-Alejandre et al., 2019 |
Ensaio Clínico Randomizado |
Avaliar os efeitos de duas dietas com restrição energética sobre o estado do fígado em indivíduos com sobrepeso ou obesidade, diagnosticado com DHGNA. |
98 adultos, de 40-80 anos, IMC entre 27,5-40 kg/m2, com DHGNA, foram randomizados por 06 meses em duas dietas com 30% de restrição energética visando 3-5% de perda de peso: 1- Dieta Controle; 2- Dieta FLiO. Foram avaliados os parâmetros antropométricos, composição corporal, marcadores bioquímicos, perfil hepático e adesão à DM. A avaliação hepática incluiu ultrassonografia, ressonância magnética, elastografia e determinação de transaminases. |
Os dois grupos tiveram melhorias significativas nos parâmetros antropométricos, na concentração de CT, HDL-c, LDL-c, TG, glicemia, insulina, HOMA-IR, leptina, volume hepático, CGI e enzimas hepáticas. Nenhum grupo teve redução na rigidez hepática. A Capacidade Antioxidante Total da dieta foi inversamente associada ao teor de gordura hepática. Toda a amostra foi categorizada pela adesão à DM, e o grupo de maior adesão teve redução mais significativa de peso corporal, IMC, massa gorda total, gordura hepática e ILF. |
Dietas com restrição energética, de alto conteúdo oxidante e alta adesão ao padrão mediterrâneo podem ser intervenções válidas para o tratamento dietético da DHGNA em indivíduos com sobrepeso ou obesidade. |
|
Gepner et al., 2019 |
Ensaio Clínico Randomizado |
Comparar a Dieta de Baixo Teor de Gordura e a DM quanto à diminuição do CGI e melhora dos parâmetros cardiometabólicos, independentemente à diminuição do Tecido Adiposo Visceral (TAV). |
278 participantes com obesidade abdominal/dislipidemia foram randomizados por 06 meses em dois grupos de dietas hipocalóricas: Dieta de baixo teor de gordura (DBG) e Dieta mediterrânea baixa em carboidratos (DMBC). Posteriormente, foram randomizados, por mais 12 meses, incluindo 2 grupos que associaram as dietas à prática de atividade física (AF). O CGI foi examinado por ERM no início, no sexto mês e após os 09 meses. |
O CGI reduziu em todos os grupos, associado a moderada perda de peso. Após ajuste para idade e sexo, a diminuição do CGI se relacionou com redução em todas as camadas de tecido adiposo, mas ao ajustar para perda de peso, essa diferença se relacionou apenas à redução de TAV. Com ajustes para perda de TAV, a redução do CGI foi independentemente associada às diminuição de GGT, ALT, chemerina e HbA1c. A DMBC induziu uma maior diminuição do CGI e melhorias nos parâmetros de risco cardiometabólico do que a DBG. |
O CGI é reduzido pela perda moderada de peso, mas, de forma mais eficaz pela DMBC. Os efeitos benéficos em biomarcadores sanguíneos específicos e no risco cardiovascular foram mais associados à redução do CGI do que à perda de TAV. |
|
Katsagoni et al., 2018 |
Ensaio Clínico Randomizado Controlado Simples Cego |
Investigar o efeito e benefícios da DM e estilo de vida mediterrâneo, nos parâmetros clínicos e laboratoriais de pacientes com DHGNA. |
63 indivíduos de 18-65 anos, IMC 25–40 kg/m2, com DHGNA, foram randomizados por 06 meses no grupo controle (GC), grupo de dieta mediterrânea (GDM) ou grupo de estilo de vida mediterrâneo (GEM). GDM e GEM receberam 7 sessões de 60 minutos de aconselhamento para perda de peso e adesão à DM. O GEM recebeu, ainda, metas para melhorar a atividade física e a qualidade do sono. Já o GC recebeu apenas orientações escritas para um estilo de vida saudável. |
GDM e o GEM reduziram significativamente as horas de atividades sedentárias em comparação ao GC, mas, apenas o GEM aumentou significativamente os níveis de exercício intenso, a sesta do meio-dia e as horas de sono. GDM e GEM apresentaram maior perda de peso e redução do IMC. O GEM obteve melhorias significativas nos níveis de ALT e rigidez hepática e o GDM melhorou apenas a rigidez hepática, ambos em comparação com GC. |
Mudanças no estilo de vida e alimentação com a adoção do padrão mediterrâneo, juntamente com a perda de peso, podem apresentar melhoria na função hepática em pacientes com DHGNA, podendo ser uma opção de tratamento bem-sucedida. |
|
Misciagna et al., 2017 |
Ensaio Clínico Randomizado Controlado |
Estimar o efeito da DM de baixo índice glicêmico na pontuação de DHGNA medida por ultrassonografia hepática. |
98 participantes com DHGNA moderado ou grave selecionados da base populacional NutriEpa (NUTRIzione in EPAtologia) foram randomizados: 50 receberam DM de Baixo Índice Glicêmico e 48 uma dieta controle padrão, durante 06 meses. A principal medida de resultado foi a pontuação de DHGNA, definida por ultrassonografia. O Índice de Adequação do Mediterrâneo (IAM) foi escolhido como medida para avaliar a adesão às dietas. |
A mediana IFG aos seis meses foi significativamente mais baixa, especialmente para o grupo da DMBIG. Níveis mais baixos de ALT, TG, e Glicemia foram observados nos dois grupos. Redução de GGT e HDL-c foram observados apenas no grupo DMBIG. Houve uma interação negativa entre tempo e DMBIG no escore de DHGNA, que se tornou mais evidente no sexto mês. Também foi observado um efeito positivo da interação entre DMBIG, tempo e idade. |
A DMBIG diminuiu a pontuação da DHGNA em um tempo relativamente curto. Assim, seguir esse padrão alimentar pode ser relevante para indivíduos com DHGNA, podendo reduzir o nível de gravidade da doença. |
|
Abenavoli et al., 2017 |
Estudo Observacional Prospectivo Randomizado |
Avaliar efeitos da DM, com ou sem suplementação de complexo antioxidante, no acúmulo de gordura hepática, metabolismo e parâmetros antropométricos em pacientes com sobrepeso e DHGNA. |
50 pacientes com sobrepeso foram randomizados em três grupos durante 06 meses. Os grupos A e B receberam uma DM moderadamente hipocalórica, mas o B, além da dieta, recebeu suplementação antioxidante diariamente nos 06 meses. O Grupo C não realizou nenhum tipo de tratamento. |
A DM isoladamente ou associada ao complexo antioxidante demonstrou melhora nos parâmetros antropométricos, do perfil lipídico e reduziu o acúmulo de gordura e rigidez hepática. No Grupo B, além da melhora significativa na sensibilidade à insulina, houve uma redução mais consistente dos parâmetros antropométricos em comparação ao Grupo A. |
A DM melhorou parâmetros antropométricos e hepáticos, mas em associação ao complexo antioxidante, reduziu significativamente a resistência à insulina, acúmulo de gordura e rigidez hepática. Assim, o complexo pode funcionar como abordagem complementar ao tratamento da DHGNA. |
|
Kontogianni et al., 2014 |
Estudo Analítico Transversal |
Explorar associações entre a adesão à DM e as características clínicas e histológicas de pacientes com DHGNA. |
73 pacientes de 18-65 anos com DHGNA foram incluídos. A adesão à DM foi estimada pelo MedDietScore, a ingestão alimentar pelo questionário de frequência alimentar e o nível de atividade física pelo questionário que registra o tipo, duração e intensidade das atividades do dia anterior. 58 participantes dispunham de Medidas de Rigidez Hepática, e 34 de biópsia hepática. Foi incluído um grupo controle saudável de 58 indivíduos. |
A maior adesão à DM não foi associada a uma menor probabilidade de desenvolver DHGNA, mas sim a um menor grau de resistência à insulina. Após análise de regressão logística, o aumento de uma unidade no valor do MedDietScore, foi relacionado a uma probabilidade 36% menor de ter EHNA. A maior adesão à DM pode reduzir as chances de desenvolver as formas mais graves da doença. |
Maior adesão à DM não está associada a menor probabilidade de ter DHGNA, mas sim à menor grau de resistência à insulina e menor gravidade da doença hepática. |
|
Ryan et al., 2013 |
Ensaio Clínico Randomizado Cross Over |
Avaliar o efeito da DM na esteatose e sensibilidade à insulina em pacientes com obesidade abdominal e DHGNA. |
12 participantes, com DHGNA diagnosticada por biópsia, foram randomizados por 6 semanas nos grupos da DM e da Dieta com baixo teor de gordura e alto em carboidratos. Os indivíduos participaram de consultas nutricionais quinzenais, e completaram o diário alimentar. Foram avaliados o perfil lipídico, HbA1c, insulina plasmática, peptídeo C, painel eletrolítico, contagem de células sanguíneas e enzimas hepáticas. O CGI foi medido por ERM. |
No início da intervenção, todos os indivíduos tinham obesidade abdominal e concentrações elevadas de glicose, insulina, TG, ALT e GGT, e baixa sensibilidade à insulina. Nas duas dietas, a perda de peso não foi significativa, e a CC, IMC, ALT, GGT e HDL-c não mudaram significativamente. A DM mostrou redução estatisticamente significativa do CGI, HOMA-IR, insulina circulante, e sensibilidade à insulina, que não ocorreu com a DBG/AC. |
A DM reduz a esteatose hepática e melhora o perfil de sensibilidade à insulina em pacientes com DHGNA, mesmo sem perda de peso expressiva. |
Fonte – Os autores (2025).
Discussão
Esta revisão integrativa sintetizou evidências sobre o uso da DM no manejo da DHGNA e seus efeitos em parâmetros hepáticos, metabólicos e antropométricos. De forma geral, os estudos incluídos descreveram que maior adesão ao padrão mediterrâneo e intervenções baseadas na DM, isoladamente ou associadas a estratégias de estilo de vida, acompanharam melhora de marcadores cardiometabólicos (incluindo resistência insulínica), mudanças favoráveis em marcadores hepáticos (enzimas e medidas/índices de esteatose e, em alguns estudos, rigidez hepática), além de redução de peso e IMC. Também foram descritas associações entre maior adesão ao padrão mediterrâneo e menor gravidade da doença e menor risco de fibrose em populações específicas.
Os estudos avaliaram, de modo geral, a participação do padrão alimentar mediterrâneo em desfechos relacionados à DHGNA, incluindo parâmetros antropométricos, cardiometabólicos, marcadores hepáticos e, em alguns casos, marcadores de inflamação e estresse oxidativo.
Os estudos incluídos relataram associação entre maior adesão ao padrão mediterrâneo e melhores parâmetros relacionados a risco cardiometabólico e resistência insulínica. No ensaio clínico cross-over de Ryan et al. [13], observou-se redução significativa de conteúdo de gordura intra-hepática (CGI), HOMA-IR e insulina circulante após intervenção com dieta mediterrânea, em comparação com dieta de baixo teor de gordura e alto teor de carboidratos. Em estudo transversal, Kontogianni et al. [14] relataram que maior adesão à dieta mediterrânea se associou à menor grau de resistência insulínica e menor gravidade histológica/clinicamente estimada da doença hepática. No estudo observacional prospectivo randomizado de Abenavoli et al. [15], a dieta mediterrânea, isolada ou combinada a complexo antioxidante, demonstrou melhora de parâmetros antropométricos e lipídicos, com maior redução de marcadores relacionados à resistência insulínica no grupo suplementado. Em estudo prospectivo multicêntrico, Montemayor et al. [16] observaram que maior adesão à dieta mediterrânea, após intervenção no estilo de vida, se associou a maiores reduções de peso, índice de massa corporal (IMC), circunferência da cintura (CC) e CGI, além de melhora de parâmetros hemodinâmicos e metabólicos.
Além disso, os achados sugeriram relação entre adesão ao padrão mediterrâneo e menor gravidade/progressão da DHGNA em diferentes contextos. Kontogianni et al. [14] relataram que o aumento do MedDietScore esteve associado a menor probabilidade de esteatohepatite não alcoólica (EHNA). Em coorte de idosos, Alferink et al. [17] observaram incidência de DHGNA em 5% e regressão em aproximadamente 30% ao longo do acompanhamento, com associação entre padrões alimentares à base de plantas, ricos em fibras e com baixo teor de gordura e menor risco de DHGNA. Em estudo transversal com grande amostra, Miryan et al. [18] relataram que maior adesão à dieta mediterrânea foi acompanhada de menores probabilidades de fibrose hepática, com redução aproximada de 16% na chance de fibrose por incremento padronizado no escore de adesão, além de melhor perfil lipídico e antropométrico nos participantes com maior adesão.
De forma geral, os estudos relataram mudanças em peso corporal, IMC e parâmetros bioquímicos (lipídios séricos, glicemia, resistência insulínica e enzimas hepáticas), embora com variações conforme desenho e intervenção. Misciagna et al. [19] observaram redução da pontuação de DHGNA por ultrassonografia após dieta mediterrânea de baixo índice glicêmico, além de reduções em alanina aminotransferase (ALT), triglicerídeos (TG) e glicemia em ambos os grupos, e melhora adicional de gama glutamil transferase (GGT) e lipoproteína de alta densidade colesterol (HDL-c) no grupo intervenção. Katsagoni et al. [20] relataram que DM e estilo de vida mediterrâneo estiveram associados a perda de peso e redução de IMC, com melhora da rigidez hepática e, no grupo estilo de vida mediterrâneo, redução significativa de ALT. Em ensaio clínico com restrição calórica, Ristic-Medic et al. [21] relataram melhora do índice de fígado gorduroso (IFG), TG e razão TG/HDL nos grupos de dieta mediterrânea e dieta de baixo teor de gordura, com maior magnitude de melhora e aumento mais acentuado de HDL no grupo DM, além de associação entre redução de gordura corporal e melhora de marcadores de esteatose. Na revisão sistemática e metanálise de Akhlaghi et al. [22], a dieta mediterrânea foi associada a reduções significativas de IMC, peso, TG, colesterol total (CT) e HOMA-IR.
Alguns estudos avaliaram marcadores de estresse oxidativo, inflamação e mediadores relacionados. Monserrat-Mesquida et al. [23] relataram que maior adesão à DM se associou a reduções expressivas de peso, IMC, pressão arterial, glicemia, hemoglobina glicada (HbA1c), transaminases (AST/ALT) e CGI, além de alterações em marcadores oxidativos e inflamatórios, como catalase (CAT), superóxido dismutase (SOD), citoqueratina-18 (CK-18) e interleucina 6 (IL-6) no grupo com maior adesão. Em ensaio clínico, Quetglas-Llabrés et al. [24] observaram que o grupo com maior adesão à DM apresentou redução mais acentuada de CGI, peso, IMC, transaminases e marcadores como proteína C reativa (PCR) e parâmetros oxidativos, além de alterações em mediadores inflamatórios. No estudo de Metro et al. [25], mudanças no índice de adequação mediterrâneo foram acompanhadas por diferenças significativas em variáveis metabólicas, hepáticas e oxidativas ao longo de seis meses.
Diversos ensaios incluíram restrição calórica e/ou estratégias de mudança de estilo de vida. Marin-Alejandre et al. [26] relataram que duas dietas com restrição energética produziram melhora de parâmetros hepáticos e cardiometabólicos, com efeito mais pronunciado entre participantes com maior incremento de adesão ao padrão mediterrâneo. Gepner et al. [27] observaram redução de CGI em diferentes grupos ao longo do acompanhamento, com associação com perda de peso e redução de compartimentos adiposos, e maior magnitude de redução de CGI no grupo com dieta mediterrânea baixa em carboidratos em comparação com dieta de baixo teor de gordura. Franco et al. [28] relataram melhora mais acentuada de escores de esteatose quando intervenções dietéticas foram associadas a programas de atividade física, em comparação com dieta controle.
A literatura descreve a DHGNA como condição associada à obesidade, resistência insulínica e síndrome metabólica, com potencial de progressão para EHNA, fibrose, cirrose e carcinoma hepatocelular [1,3,5]. Considerando que ainda não há consenso quanto a terapias farmacológicas aprovadas e que mudanças no estilo de vida constituem base do manejo [2,7,9], os resultados desta revisão se alinham à compreensão de que intervenções dietéticas são centrais na abordagem clínica. Em particular, a DM tem sido apontada como estratégia com potencial benefício devido ao padrão alimentar rico em frutas, vegetais, leguminosas, grãos integrais, azeite de oliva e peixes, com menor consumo de ultraprocessados e gorduras saturadas, aspectos frequentemente associados a melhor perfil metabólico [5,7].
Em relação à resistência insulínica, os achados de ensaios clínicos e estudos observacionais incluídos foram consistentes em descrever melhorias em HOMA-IR e/ou insulina circulante após intervenção com DM e em grupos com maior adesão [13,14,15,22]. Esse conjunto de resultados é coerente com o papel fisiopatológico da resistência insulínica na DHGNA e com a literatura que destaca o impacto de padrões alimentares na homeostase glicêmica e na deposição de gordura hepática [2,9]. A metanálise incluída [22] reforça essa direção ao descrever redução significativa de HOMA-IR, além de perda de peso e melhora de triglicerídeos e colesterol total, sugerindo que parte dos benefícios observados pode estar relacionada à melhora de fatores de risco cardiometabólico.
Quanto aos desfechos hepáticos, estudos incluídos relataram reduções em CGI/IFG/escores de esteatose e melhora de transaminases em diferentes contextos [13,19,20,21,22,23,24,26,27,28]. No entanto, a comparação direta entre estudos é limitada pela heterogeneidade de métodos de avaliação (ultrassonografia, ressonância magnética, elastografia, índices compostos e marcadores bioquímicos), tempo de seguimento e presença de co-intervenções (atividade física e outras metas comportamentais) [20,24,26,27,28]. Ainda assim, há recorrência de melhores resultados quando a adesão é maior, o que aparece tanto em análises por escores de adesão (MedDietScore/Índice de Adequação Mediterrânea) [14,16,18,23,24] quanto em intervenções que envolvem aconselhamento e acompanhamento [20].
Vários estudos incluídos utilizaram restrição calórica e observaram melhora de desfechos hepáticos e metabólicos em paralelo à redução de peso [20,21,26]. Isso está de acordo com recomendações clínicas frequentemente presentes na literatura, nas quais perda de peso e mudanças sustentadas no estilo de vida são metas relevantes no tratamento da DHGNA [7,9]. Contudo, alguns achados sugerem que a composição do padrão dietético pode ter papel adicional além do déficit energético, já que, em comparação com dietas controle e de baixo teor de gordura, foram descritas diferenças em magnitude de resposta para CGI e lipídios séricos, apesar de estratégias hipocalóricas [13,21,22,27]. Assim, embora a perda de peso seja componente importante, os dados revisados indicam que a qualidade do padrão alimentar (gorduras mono e poli-insaturadas, fibras e compostos bioativos) pode estar relacionada a desfechos metabólicos e hepáticos, conforme discutido em estudos que avaliaram características do padrão mediterrâneo e marcadores oxidativos/inflamatórios [23,24].
Os estudos que mediram marcadores oxidativos e inflamatórios descreveram mudanças principalmente quando houve maior melhora de adesão ao padrão mediterrâneo [23,24], sugerindo que o grau de implementação do padrão alimentar pode ser determinante para a magnitude das alterações observadas. Essa leitura é compatível com a ideia de que intervenções baseadas em estilo de vida dependem de aderência para produzir respostas clínicas mensuráveis. Além disso, os resultados envolvendo atividade física reforçam que estratégias combinadas podem potencializar ganhos, como visto em intervenções que associaram DM e exercício com melhores respostas em parâmetros de esteatose [28]. Dessa forma, intervenções que incorporem educação alimentar, acompanhamento e adaptação cultural do plano alimentar podem ser relevantes para viabilizar a adesão sustentada.
De modo geral, esta revisão apresenta limitações, sobretudo a heterogeneidade entre delineamentos, intervenções, tempo de seguimento e métodos de avaliação de esteatose/rigidez hepática e de adesão, o que restringe comparações diretas e inviabiliza síntese quantitativa. Além disso, a seleção por um único revisor e a restrição a artigos em inglês com texto completo podem ter introduzido viés e limitado a abrangência das evidências. Como ponto forte, a inclusão de ensaios clínicos e de uma revisão sistemática com metanálise permitiu visão abrangente do tema, e estudos futuros com desfechos padronizados, medidas consistentes de adesão e maior tempo de seguimento podem fortalecer a aplicabilidade clínica.
Conclusão
Com base nos 16 estudos incluídos, o objetivo desta revisão foi atingido ao indicar que intervenções baseadas na dieta mediterrânea e maior adesão ao padrão mediterrâneo se relacionam a melhorias em desfechos antropométricos, cardiometabólicos e hepáticos em pacientes com DHGNA, com evidências de redução de gravidade e melhor prognóstico em parte das investigações. Esses resultados contribuem para a área ao consolidar a dieta mediterrânea como estratégia nutricional não farmacológica promissora no manejo da DHGNA, ressaltando que a efetividade observada depende de adesão e de intervenções sustentadas no estilo de vida.
Conflitos de Interesse
Os autores declaram não haver conflito de interesse.
Fontes de Financiamento
Não houve financiamento.
Contribuição dos autores
Concepção e desenho da pesquisa: Martins RRG, Andrade LFLI, Lins PRM; Obtenção de dados: Martins RRG, Andrade LFLI, Lins PRM; Análise e interpretação de dados: Martins RRG, Andrade LFLI, Lins PRM; Redação do manuscrito: Martins RRG, Andrade LFLI, Lins PRM; Revisão do manuscrito quanto ao conteúdo intelectual importante: Martins RRG, Andrade LFLI, Lins PRM.
Referências
1. Younossi Z, Anstee MQ, Marietti M, Hardy T, Henry L, Eslam M, et al. Global burden of NAFLD and NASH: trends, predictions, risk factors and prevention. Nat Rev Gastroenterol Hepatol [Internet]. 2018 Jan [cited 2026 Jan 21];15(1):11-20. Available from: https://pubmed.ncbi.nlm.nih.gov/28930295. doi:10.1038/nrgastro.2017.109
2. Worm N. Beyond body weight-loss: dietary strategies targeting intrahepatic fat in NAFLD. Nutrients [Internet]. 2020 May [cited 2026 Jan 21];12(5):1316. Available from: https://pubmed.ncbi.nlm.nih.gov/32384593. doi:10.3390/nu12051316
3. Kim D, Li AA, Gadiparthi C, Khan MA, Cholankeril G, Glenn JS, et al. Changing trends in etiology-based annual mortality from chronic liver disease, from 2007 through 2016. Gastroenterology [Internet]. 2018 Oct [cited 2026 Jan 21];155(4):1154-1163.e3. Available from: https://pubmed.ncbi.nlm.nih.gov/30009816. doi:10.1053/j.gastro.2018.07.008
4. Roeb E, Steffen HM, Bantel H, Baumann U, Canbay A, Demir M, et al. S2k guideline non-alcoholic fatty liver disease. Z Gastroenterol [Internet]. 2015 Jul [cited 2026 Jan 21];53(7):668-723. Available from: https://pubmed.ncbi.nlm.nih.gov/26167698. doi:10.1055/s-0035-1553193
5. Berná G, Romero-Gomez M. The role of nutrition in non-alcoholic fatty liver disease: pathophysiology and management. Liver Int [Internet]. 2020 Feb [cited 2026 Jan 21];40:102-8. Available from: https://pubmed.ncbi.nlm.nih.gov/32077594. doi:10.1111/liv.14360
6. Younossi Z, Tacke F, Arrese M, Sharma BC, Mostafa I, Bugianesi E, et al. Global perspectives on nonalcoholic fatty liver disease and nonalcoholic steatohepatitis. Hepatology [Internet]. 2019 Jun [cited 2026 Jan 21];69(6):2672-82. Available from: https://pubmed.ncbi.nlm.nih.gov/30179269. doi:10.1002/hep.30251
7. Abenavoli L, Boccuto L, Federico A, Dallio M, Loguercio C, Di Renzo L, et al. Diet and non-alcoholic fatty liver disease: the Mediterranean way. Int J Environ Res Public Health [Internet]. 2019 Aug [cited 2026 Jan 21];16(17):3011. Available from: https://pubmed.ncbi.nlm.nih.gov/31438482. doi:10.3390/ijerph16173011
8. Younossi ZM. Non-alcoholic fatty liver disease – a global public health perspective. J Hepatol [Internet]. 2019 Mar [cited 2026 Jan 21];70(3):531-44. Available from: https://pubmed.ncbi.nlm.nih.gov/30414863. doi:10.1016/j.jhep.2018.10.033
9. Perdomo CM, Frühbeck G, Escalada J. Impact of nutritional changes on nonalcoholic fatty liver disease. Nutrients [Internet]. 2019 Mar [cited 2026 Jan 21];11(3):677. Available from: https://pubmed.ncbi.nlm.nih.gov/30901929. doi:10.3390/nu11030677
10. Kirkevold M. Integrative nursing research: an important strategy to further the development of nursing science and nursing practice. J Adv Nurs [Internet]. 1997 May [cited 2026 Jan 21];25(5):977-84. Available from: https://pubmed.ncbi.nlm.nih.gov/9147203. doi:10.1046/j.1365-2648.1997.1997025977.x
11. Souza MT, Silva MD, Carvalho R. Revisão integrativa: o que é e como fazer. Einstein (São Paulo) [Internet]. 2010 Jan-May [cited 2026 Jan 21];8:102-6. Available from: https://doi.org/10.1590/S1679-45082010RW1134. doi:10.1590/S1679-45082010RW1134
12. Sousa LM; Marques-Vieira CM; Severino SP, Antunes AV. A metodologia de revisão integrativa da literatura em enfermagem. Rev Investig Enferm [Internet]. 2017 Nov [cited 2026 Jan 21];21(2):17-26. Available from: http://hdl.handle.net/20.500.12253/1311.
13. Ryan MC, Itsiopoulos C, Thodis T, Ward G, Trost N, Hofferberth S, et al. The Mediterranean diet improves hepatic steatosis and insulin sensitivity in individuals with non-alcoholic fatty liver disease. J Hepatol [Internet]. 2013 Jul [cited 2026 Jan 21];59(1):138-43. Available from: https://pubmed.ncbi.nlm.nih.gov/23485520. doi:10.1016/j.jhep.2013.02.012
14. Kontogianni MD, Tileli N, Margariti A, Georgoulis M, Deutsch M, Tiniakos D, et al. Adherence to the Mediterranean diet is associated with the severity of non-alcoholic fatty liver disease. Clin Nutr [Internet]. 2014 Aug [cited 2026 Jan 21];33(4):678-83. Available from: https://pubmed.ncbi.nlm.nih.gov/24064253. doi:10.1016/j.clnu.2013.08.014
15. Abenavoli L, Greco M, Milic N, Accattato F, Foti D, Gulletta E, et al. Effect of Mediterranean diet and antioxidant formulation in non-alcoholic fatty liver disease: a randomized study. Nutrients [Internet]. 2017 Aug [cited 2026 Jan 21];9(8):870. Available from: https://pubmed.ncbi.nlm.nih.gov/28805669. doi:10.3390/nu9080870
16. Montemayor S, Mascaró CM, Ugarriza L, Casares M, Llompart I, Abete I, et al. Adherence to Mediterranean diet and NAFLD in patients with metabolic syndrome: the FLIPAN study. Nutrients [Internet]. 2022 Aug [cited 2026 Jan 21];14(15):3186. Available from: https://pubmed.ncbi.nlm.nih.gov/35956364. doi:10.3390/nu14153186
17. Alferink LJ, Erler NS, Knegt RJ, Janssen HL, Metselaar HJ, Murad SD, et al. Adherence to a plant-based, high-fibre dietary pattern is related to regression of non-alcoholic fatty liver disease in an elderly population. Eur J Epidemiol [Internet]. 2020 Nov [cited 2026 Jan 21];35:1069-85. Available from: https://pubmed.ncbi.nlm.nih.gov/32323115. doi:10.1007/s10654-020-00627-2
18. Miryan M, Darbandi M, Moradi M, Najafi F, Soleimani D, Pasdar Y. Relationship between the Mediterranean diet and risk of hepatic fibrosis in patients with non-alcoholic fatty liver disease: a cross-sectional analysis of the RaNCD cohort. Front Nutr [Internet]. 2023 Feb [cited 2026 Jan 21];10:1062008. Available from: https://pubmed.ncbi.nlm.nih.gov/36908910. doi:10.3389/fnut.2023.1062008
19. Misciagna G, Díaz MD, Caramia DV, Bonfiglio C, Franco I, Noviello MR, et al. Effect of a low glycemic index Mediterranean diet on non-alcoholic fatty liver disease: a randomized controlled clinical trial. J Nutr Health Aging [Internet]. 2017 [cited 2026 Jan 21];21:404-12. Available from: https://pubmed.ncbi.nlm.nih.gov/28346567. doi:10.1007/s12603-016-0809-8
20. Katsagoni CN, Papatheodoridis GV, Ioannidou P, Deutsch M, Alexopoulou A, Papadopoulos N, et al. Improvements in clinical characteristics of patients with non-alcoholic fatty liver disease, after an intervention based on the Mediterranean lifestyle: a randomised controlled clinical trial. Br J Nutr [Internet]. 2018 Jul [cited 2026 Jan 21];120(2):164-75. Available from: https://pubmed.ncbi.nlm.nih.gov/29947322. doi:10.1017/S000711451800137X
21. Ristic-Medic D, Kovacic M, Takic M, Arsic A, Petrovic S, Paunovic M, et al. Calorie-restricted Mediterranean and low-fat diets affect fatty acid status in individuals with nonalcoholic fatty liver disease. Nutrients [Internet]. 2020 Dec [cited 2026 Jan 21];13(1):15. Available from: https://pubmed.ncbi.nlm.nih.gov/33374554. doi:10.3390/nu13010015
22. Akhlaghi M, Ghasemi-Nasab M, Riasatian M. Mediterranean diet for patients with non-alcoholic fatty liver disease: a systematic review and meta-analysis of observational and clinical investigations. J Diabetes Metab Disord [Internet]. 2020 Feb [cited 2026 Jan 21];19:575-84. Available from: https://pubmed.ncbi.nlm.nih.gov/32550210. doi:10.1007/s40200-019-00475-2
23. Monserrat-Mesquida M, Quetglas-Llabrés M, Bouzas C, Montemayor S, Mascaró CM, Casares M, et al. Increased adherence to the Mediterranean diet after lifestyle intervention improves oxidative and inflammatory status in patients with non-alcoholic fatty liver disease. Antioxidants (Basel) [Internet]. 2022 Jul [cited 2026 Jan 21];11(8):1440. Available from: https://pubmed.ncbi.nlm.nih.gov/35892642. doi:10.3390/antiox11081440
24. Quetglas-Llabrés MM, Monserrat-Mesquida M, Bouzas C, Llompart I, Mateos D, Casares M, et al. Mediterranean diet improves plasma biomarkers related to oxidative stress and inflammatory process in patients with non-alcoholic fatty liver disease. Antioxidants (Basel) [Internet]. 2023 Mar [cited 2026 Jan 21];12(4):833. Available from: https://pubmed.ncbi.nlm.nih.gov/37107208. doi:10.3390/antiox12040833
25. Metro D, Buda M, Manasseri L, Corallo F, Cardile D, Buono VL, et al. Role of nutrition in the etiopathogenesis and prevention of nonalcoholic fatty liver disease (NAFLD) in a group of obese adults. Medicina (Kaunas) [Internet]. 2023 Mar [cited 2026 Jan 21];59(3):638. Available from: https://pubmed.ncbi.nlm.nih.gov/36984639. doi:10.3390/medicina59030638
26. Marin-Alejandre BA, Abete I, Cantero I, Monreal JI, Elorz M, Herrero JI, et al. The metabolic and hepatic impact of two personalized dietary strategies in subjects with obesity and nonalcoholic fatty liver disease: the fatty liver in obesity (FLiO) randomized controlled trial. Nutrients [Internet]. 2019 Oct [cited 2026 Jan 21];11(10):2543. Available from: https://pubmed.ncbi.nlm.nih.gov/31652512. doi:10.3390/nu11102543
27. Gepner Y, Shelef I, Komy O, Cohen N, Schwarzfuchs D, Bril N, et al. The beneficial effects of Mediterranean diet over low-fat diet may be mediated by decreasing hepatic fat content. J Hepatol [Internet]. 2019 Aug [cited 2026 Jan 21];71(2):379-88. Available from: https://pubmed.ncbi.nlm.nih.gov/31075323. doi:10.1016/j.jhep.2019.04.013
28. Franco I, Bianco A, Mirizzi A, Campanella A, Bonfiglio C, Sorino P, et al. Physical activity and low glycemic index Mediterranean diet: main and modification effects on NAFLD score. Results from a randomized clinical trial. Nutrients [Internet]. 2021 Dec [cited 2026 Jan 21];13(1):66. Available from: https://pubmed.ncbi.nlm.nih.gov/33379253. doi:10.3390/nu13010066