Maria Natália Cardoso1, James Dean Oliveira dos Santos Junior1, Hércules Lázaro Morais Campos1, Elisa Brosina de Leon1
1Universidade Federal do Amazonas (UFAM), Manaus, AM, Brasil
Recebido em: 18 de Novembro de 2025; Aceito em: 28 de Novembro de 2025.
Correspondência: Maria Natália Cardoso, nataliacardoso301@gmail.com
Como citar
Cardoso MN, Santos Junior JDO, Campos HLM, Leon EB. Polifarmácia e fatores associados em membros da comunidade do interior do Amazonas com diabetes mellitus. Fisioter Bras. 2026;27(1):3000-3016 doi: 10.62827/fb.v27i1.1113
Resumo
Introdução: A polifarmácia está associada a maiores riscos de quedas, fragilidade, hospitalização e óbitos. Essas ocorrências acabam contribuindo para a expansão dos gastos em saúde. Além disso, o uso concomitante de múltiplos medicamentos aumenta a complexidade das terapias. Diante do exposto, torna-se importante identificar as características e os fatores associados ao uso excessivo de medicamentos. Objetivo: Identificar as características e os fatores associados ao uso excessivo de medicamentos por esse grupo, além de contribuir para a elaboração de um plano de ação para o uso racional de medicamentos. Métodos: Trata-se de um estudo transversal, observacional, realizado a partir de dados coletados no âmbito do Estudo de Saúde na Atenção Básica da População Amazônica (SAPPA) em municípios do estado do Amazonas, Brasil. O estudo SAPPA foi delineado com o objetivo de descrever a realidade da assistência ao DM oferecida a indivíduos do interior da Amazônia. Os dados apresentados neste artigo foram coletados em 10 municípios da Região Amazônica. Resultados: O número de participantes incluídos neste estudo foi de 764; 183 foram excluídos por ausência completa de dados. A prevalência de polifarmácia foi de 17,27%. A maioria era do sexo feminino, alfabetizada, com estado de saúde autorreferido regular. Conclusão: Entende-se que a prevalência de polifarmácia foi obtida nos sujeitos estudados do sexo feminino, com maior idade e com autopercepção de saúde regular. Também foi mais prevalente em moradores de áreas urbanas e é diretamente proporcional à multimorbidade que não depende de alcoolismo ou tabagismo.
Palavras-chave: Polimedicação; Diabetes Mellitus; Doenças Crônicas não Transmissíveis.
Abstract
Introduction: Polypharmacy is associated with increased risks of falls, frailty, hospitalization, and death. These occurrences contribute to the expansion of healthcare spending. Furthermore, the concomitant use of multiple medications increases the complexity of therapies; therefore, it becomes important to identify the characteristics and factors associated with excessive medication use. Objective: This study aims to identify the characteristics and factors associated with excessive medication use by this group and contribute to the development of an action plan for the rational use of medications. Methods: This is a cross-sectional study, conducted using data collected within the scope of the Health in Primary Care of the Amazonian Population Study (SAPPA). This is an observational study carried out in municipalities in the state of Amazonas, Brazil. The SAPPA study was designed to describe the reality of diabetes care offered to individuals in the interior of the Amazon. The data presented in this article were collected in ten municipalities in the Amazon Region. Results: The number of participants included in this study was 764. 183 were excluded due to complete absence of data. The prevalence of polypharmacy was 17.27%. The majority were female, literate, with a self-reported regular health status. Conclusion: It is understood that the prevalence of polypharmacy was obtained in the studied subjects who were female, older, and with a self-perception of regular health. It was also more prevalent in residents of urban areas and is directly proportional to multimorbidity that does not depend on alcoholism or smoking.
Keywords: Polypharmacy; Diabetes Mellitus; Noncommunicable Diseases.
Introdução
O consumo de medicamentos tem crescido significativamente, devido a diversos fatores, incluindo o aumento de doenças crônicas, as manifestações clínicas do envelhecimento, a facilidade de obtenção e a tendência à automedicação [1]. Como consequência, ocorre a polifarmácia, definida como o uso de cinco ou mais medicamentos simultaneamente por um período equivalente a uma semana [2].
A polifarmácia está associada a maiores riscos de quedas, fragilidade, hospitalização e óbitos. Essas ocorrências acabam contribuindo para a expansão dos gastos em saúde. Além disso, o uso concomitante de múltiplos medicamentos aumenta a complexidade das terapias, dificultando o manejo da medicação e a adesão da pessoa em tratamento [3,4]. Essa circunstância decorrente da polifarmácia pode ocorrer principalmente em pessoas com doenças crônicas não transmissíveis, com destaque para o diabetes mellitus (DM) [5].
A prevalência de DM na população brasileira na faixa etária de 30 a 69 anos é de 7,6%, correspondendo a aproximadamente 10 milhões de indivíduos, dos quais cerca de 90% são acometidos por diabetes mellitus tipo 2 (DM2) [6]. No DM2, a polifarmácia influencia os resultados de forma negativa. Promove o descontrole glicêmico, aumenta o risco de hipoglicemia e produz ação ineficaz no controle de complicações. No nível físico, aumenta o risco de acidentes, tonturas, hospitalização e morte. Portanto, as atividades de monitoramento e avaliação contínua das respostas farmacológicas e fisiológicas dos pacientes devem ser parte essencial da política de cuidados do sistema de saúde [7].
Ao considerar indivíduos residentes em áreas rurais, torna-se relevante analisar as dificuldades enfrentadas por essa população no acesso aos serviços de saúde. Barreiras geográficas, a localização dos serviços e a limitada disponibilidade de transporte público ou privado podem influenciar mudanças nos padrões de uso de medicamentos [8].
Diante do exposto, torna-se importante identificar as características e os fatores associados ao uso excessivo de medicamentos por esse grupo, a fim de contribuir para a criação de um plano de ação para o uso racional de medicamentos, promovendo consequentemente a melhoria na qualidade de vida dessa população que reside em áreas rurais [8]. Portanto, o objetivo do estudo foi avaliar a prevalência e os fatores associados à polifarmácia em adultos diagnosticados com DM2 no estado do Amazonas.
Métodos
Design e amostra
Trata-se de um estudo transversal de carácter observacional, realizado com dados coletados do Estudo de Saúde na Atenção Primária da População Amazônica (SAPPA), que teve o objetivo de descrever a realidade do cuidado em DM oferecido aos indivíduos do interior do Amazonas. Os dados apresentados neste artigo foram coletados em 10 cidades da Região Amazônica: Alvarães, Coari, Iranduba, Itacoatiara, Itapiranga, Manacapuru, Novo Airão, Presidente Figueiredo, Rio Preto da Eva e Silves [9].
O estudo foi realizado em municípios do estado do Amazonas, Brasil. Possui aprovação ética (registro: 4.318.325) concedida pelo Comitê de Ética em Pesquisa com Seres Humanos da Universidade Federal do Amazonas (CEP/UFAM), seguindo os princípios da bioética em conformidade com a Resolução CNS 510/2016. Todos os participantes assinaram o Termo de Consentimento Livre e Esclarecido [9].
Participaram do estudo homens e mulheres com idade mínima de 23 e máxima de 109 anos, portadores de DM2, em tratamento medicamentoso e residentes no estado do Amazonas. Critérios de inclusão: o paciente concordar em participar do estudo, estar em casa no dia e horário previamente agendados e ser usuário cadastrado da UBS. Critérios de exclusão: recusa a participar do estudo, não estar em casa no dia e horário previamente agendados, não ser usuário cadastrado da UBS e não estar em tratamento medicamentoso para DM2.
Identificação de localização
O SAPPA foi realizado nas UBS de cada município, conforme Cadastro Nacional de Estabelecimentos de Saúde. Para a escolha das UBS, utilizou-se um instrumento de seleção aleatória, com todas as unidades tendo a mesma chance de serem escolhidas. Após a seleção, os gestores de cada unidade foram convidados a participar da pesquisa [9].
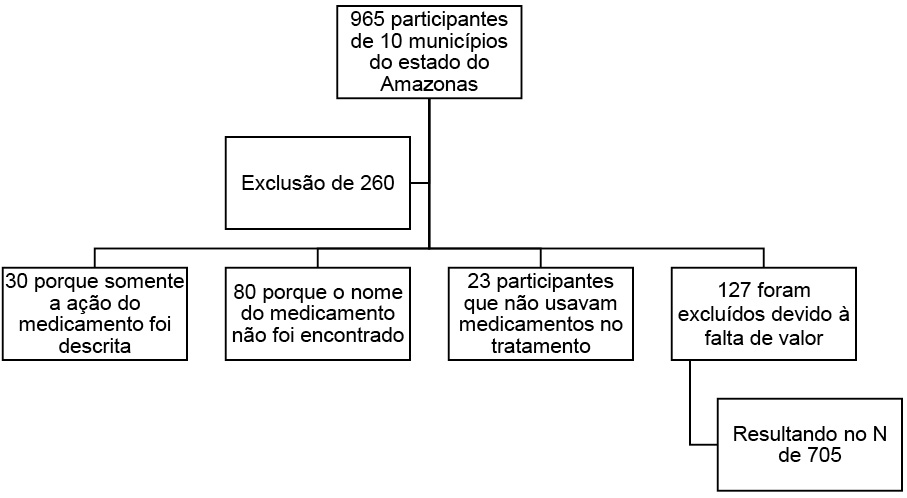
Figura 1 - Processo de exclusão amostral
Fonte: os autores, 2026.
Um questionário foi projetado e desenvolvido utilizando o KoboTollbox e o KoBoCollect. Esses instrumentos de coleta de dados são baseados em aplicativos Android com um Open Data Kit, que oferece a possibilidade de instalação em qualquer dispositivo Android padrão. A equipe do estudo utilizou esses dispositivos integrados ao KoBoToolbox. Isso permitiu a criação e revisão de formulários completamente offline e a coleta de dados online ou offline. O formulário pode capturar dados e transmiti-los com segurança para o servidor central via Wi-Fi. Utilizando outros métodos alternativos de transferência de dados, incluindo rede de telefonia móvel ou cabo direto [9].
Um formulário contendo questões sociodemográficas foi apresentado aos participantes. As perguntas foram: nome, idade, escolaridade e sexo. Além de outros questionários que abordavam a autopercepção de saúde, o número de comorbidades, alcoolismo e tabagismo. Há também perguntas relacionadas ao uso diário de medicamentos, a quantidade e o nome. A partir das informações coletadas, os medicamentos foram agrupados de acordo com o sistema de classificação Anatomical Therapeutic Chemical (ATC) da Organização Mundial da Saúde. Medicamentos cujos nomes ou códigos não puderam ser localizados foram identificados como: não codificados.
A classificação ATC visa catalogar os fármacos em grupos e subgrupos (níveis). Essa classificação é baseada em suas propriedades bioquímicas ou farmacológicas e em seu local de ação. Cada grupo principal é dividido em cinco níveis. No código correspondente a esse fármaco, a primeira letra será o grupo anatômico principal. O número que se segue pertence ao segundo nível, denominado grupo terapêutico principal. A segunda letra estará no terceiro nível, denominado subgrupo terapêutico. A terceira letra e o segundo número estarão no quarto (subgrupo químico/terapêutico) e quinto (subgrupo de substância química) níveis, sucessivamente [10].
Análise estatística
Estatísticas descritivas (média e desvio padrão ou frequência e porcentagem) foram utilizadas para descrever as características dos participantes. As variáveis categóricas foram resumidas por meio de contagens e porcentagens. As variáveis quantitativas foram resumidas por meio de médias e desvios padrão. Um modelo de regressão logística foi utilizado para obter a relação entre a polifarmácia (variável dependente) e as demais variáveis independentes por meio do programa R. O Critério de Informação de Akaike foi utilizado para a seleção das variáveis.
Resultados
O número de participantes incluídos neste estudo foi de 705; 260 foram excluídos por completa falta de dados. A prevalência de polifarmácia foi de 17,27%. Desses 705 participantes, a maioria era do sexo feminino, alfabetizada, com estado de saúde autorrelatado regular, com três ou mais comorbidades, pelo menos uma doença crônica e com média de idade de 61,75 anos (Tabela 1).
Tabela 1 – Características sociodemográficas dos participantes
|
Variável |
N 705 |
% |
Número de medicamentos |
|||
|
1-2 |
3-4 |
5 |
≥6 |
|||
|
Gênero |
||||||
|
Feminino |
476 |
67 |
243(51,05%) |
149(31,30%) |
38(7,98%) |
46(9,66%) |
|
Masculino |
229 |
33 |
111(48,47%) |
80(34,93%) |
17(7,42%) |
21(9,17%) |
|
Idade (%) |
||||||
|
20 - 45 |
83 |
11,38 |
56(67,46%) |
15(18,07%) |
7(8,43%) |
5(6,02%) |
|
46 - 59 |
203 |
27,74 |
109(53,69%) |
59(29,06%) |
20(9,85%) |
15(7,38%) |
|
≥60 |
419 |
57,59 |
190(45,34%) |
154(36,75%) |
28(6,68%) |
47(11,21%) |
|
Escolaridade |
||||||
|
Analfabeto |
258 |
38 |
131(50,77%) |
86(33,33%) |
19(7,36%) |
22(8,52%) |
|
Alfabetizado |
447 |
62 |
223(49,88%) |
142(31,76%) |
37(8,27%) |
45(10,06%) |
|
Auto percepção de saúde |
||||||
|
Boa |
190 |
26,24 |
100(52,63%) |
62(32,63%) |
14(7,36%) |
14(7,36%) |
|
Muito boa |
30 |
4,43 |
16(53,33%) |
10(33,33%) |
2(6,66%) |
2(6,66%) |
|
Regular |
333 |
47,38 |
162(48,64%) |
110(33,03%) |
24(7,20%) |
37(11,11%) |
|
Ruim |
115 |
16,05 |
53(46,08%) |
39(33,91%) |
9(7,82%) |
14(12,17%) |
|
Muito ruim |
37 |
5,35 |
15(40,54%) |
12(32,43%) |
7(18,91%) |
3(8,10%) |
|
Comorbidades |
||||||
|
1 a 5 |
632 |
90,20 |
322(50,94%) |
211(33,38%) |
43(6,80%) |
56(8,86%) |
|
6 a ≥10 |
73 |
9,52 |
24(32,87%) |
21(28,76%) |
14(19,17%) |
14(19,17%) |
|
Fuma |
||||||
|
Sim |
34 |
4,56 |
21(61,76%) |
5(14,70%) |
4(11,76%) |
4(11,76%) |
|
Não |
671 |
95,03 |
326(48,58%) |
225(33,53%) |
51(7,60%) |
67(9,98%) |
|
Consome bebida alcoólica |
||||||
|
Sim |
93 |
12,92 |
50(53,76%) |
24(25,80%) |
8(8,60%) |
11(11,82%) |
|
Não |
612 |
84,85 |
300(49,01%) |
207(33,82%) |
47(7,67%) |
60(9,80%) |
A prevalência de polifarmácia está associada a diversos fatores. Dentre os considerados neste estudo, o número de comorbidades, a autopercepção de saúde, o sexo e a idade apresentaram maior percentual, não apresentando correlação com tabagismo e alcoolismo.
Quanto à idade, há predominância de 64 a 83 anos entre aqueles que fazem polifarmácia. Assim como uma autopercepção de saúde regular, ruim e muito ruim, com percentual maior do que aqueles que não fazem polifarmácia. Já os que usam cinco ou mais medicamentos diariamente, o consumo de álcool e cigarro foi maior.
Também foi possível observar a predominância da polifarmácia ao dividir os municípios em microrregiões, onde se nota um maior número nas mais próximas da capital.
A Tabela 2 apresenta a prevalência dos grupos farmacológicos e a descrição dos medicamentos encontrados no estudo. Foram identificados 164 medicamentos na população que apresentou polifarmácia, sendo o grupo farmacológico do sistema digestivo e metabolismo o mais predominante, seguido pelo sistema cardiovascular.
Havia medicamentos compostos por dois fármacos. Logo, eles passaram a pertencer a mais de um grupo farmacológico. Destes, o grupo mais prevalente foi o Sistema Musculoesquelético + Sistema Nervoso.
Tabela 2 - Principais grupos farmacológicos e descrição dos medicamentos consumidos entre adultos em polifarmácia
|
Grupo farmacológico |
Classificação ATC* |
N 164 |
% |
|
Sistema digestivo e metabólico |
A |
39 |
23,78 |
|
Sistema |
C |
33 |
20,12 |
|
Sistema |
N |
18 |
10,97 |
|
Sistema musculoesquelético |
M |
13 |
7,92 |
|
Anti-infecciosos para uso sistêmico |
J |
9 |
5,48 |
|
Sangue e órgãos hematopoiéticos |
B |
7 |
4,26 |
|
Diversos |
V |
6 |
3,65 |
|
Sistema respiratório |
R |
5 |
3,04 |
|
Medicina à base de ervas |
Não possui |
4 |
2,43 |
|
Sistema geniturinário e hormônios sexuais |
G |
4 |
2,43 |
|
Dermatológico |
D |
4 |
2,43 |
|
Sistema musculoesquelético + sistema nervoso |
M + N |
3 |
1,82 |
|
Antiparasitário, insecticida e repelentes |
P |
2 |
1,21 |
|
Dermatológico + sistema respiratório |
D + R |
2 |
1,21 |
|
Preparações hormonais sistêmicas |
H |
2 |
1,21 |
|
Sistema nervoso + sistema respiratório |
N + R |
2 |
1,21 |
|
Agentes antineoplásicos e imunomoduladores |
L |
1 |
0,60 |
|
Dermatológico + |
D + J |
1 |
0,60 |
|
Sistema cardiovascular + orgãos dos sentidos |
C + S |
1 |
0,60 |
|
Descrição dos medicamentos mais consumidos |
|||
|
Medicamentos |
ATC code |
N 164 |
% |
|
Cloridrato de metformina |
A10BA02 |
90 |
54,87 |
|
Losartana |
C09CA01 |
78 |
47,56 |
|
Glibenclamida |
A10BB01 |
68 |
41,46 |
|
Ácido |
N02BA01 |
62 |
37,80 |
|
Sinvastatina |
C10AA01 |
47 |
28,65 |
*Sistema de classificação Anatômica Terapêutica Química
Legenda: Classificação ATC
Dos medicamentos relatados no estudo, o mais prevalente foi o cloridrato de metformina. Destina-se ao tratamento do DM com efeito anti-hiperglicêmico. Na classificação ATC, seu código corresponde ao grupo do sistema digestivo e metabolismo, medicamentos usados no diabetes, antidiabéticos e biguanidas.
O segundo medicamento mais prevalente é utilizado principalmente no tratamento da hipertensão. Refere-se ao grupo do sistema cardiovascular, sendo o segundo mais hegemônico na pesquisa. Dentro da classificação ATC, a losartana potássica faz parte do grupo terapêutico de agentes que atuam no sistema renina-angiotensina, antagonistas da angiotensina II e antagonistas da angiotensina II isolados.
Entre os participantes que consumiam mais de cinco medicamentos diariamente, pelo menos dois deles eram destinados a hipertensão e diabetes. Como pode ser observado na Tabela 3, entre os cinco medicamentos mais prevalentes no estudo, pelo menos quatro eram destinados a diabetes mellitus e hipertensão. Com exceção da sinvastatina, usada para reduzir o colesterol ruim.
Discussão
A prevalência de polifarmácia encontrada neste estudo é de 17,27%, sendo superior à de Tiguman et al. de 2021, que encontrou um resultado de 2,8% [11]. Essa diferença pode estar relacionada ao perfil da população investigada, composta majoritariamente por indivíduos mais velhos e residentes em municípios do interior do Amazonas, com acesso desigual aos serviços de saúde.
Entre os fatores associados, destaca-se o sexo: as mulheres apresentaram prevalência de polifarmácia quase duas vezes maior que os homens. Esse achado corrobora Al-Musawe et al. (2020), que observaram maior frequência de polifarmácia em mulheres idosas com DM2 [15]. Uma das possíveis explicações é a maior procura feminina por serviços de saúde, como apontado por Silva et al. (2020), em que 64,72% dos atendimentos foram realizados em mulheres [16].
A idade também se mostrou determinante, com maior concentração de polifarmácia em indivíduos acima de 60 anos. Esse resultado está em consonância com Andrade et al. (2020), que identificaram prevalência de 10,47% em idosos [12,13], e com Remelli et al. (2022), que ressaltam o impacto negativo da polifarmácia nessa faixa etária, incluindo controle glicêmico inadequado, risco aumentado de hipoglicemia e pior qualidade de vida [14]. Além disso, observou-se que a duração do diabetes esteve diretamente associada à polifarmácia, aumentando em média 3,87% ao ano.
Em relação ao índice de massa corporal (IMC), a probabilidade é ligeiramente menor, com um aumento de 4,7% na chance de polifarmácia para cada elevação no IMC. O risco de polifarmácia também cresce com cada unidade adicionada à pontuação do BOMFAQ. No entanto, os dados mais alarmantes estão relacionados às quedas: indivíduos que sofreram uma queda no último ano tiveram um aumento de 53,17% na chance de polifarmácia em comparação com aqueles que não caíram. Por outro lado, não foi encontrada relação entre comprometimento de memória e polifarmácia neste estudo. Foi constatado, inclusive, que pessoas com problemas de memória apresentaram uma redução de 37,06% na chance de polifarmácia em comparação àquelas sem dificuldades.
Não foi verificada associação entre polifarmácia, tabagismo e alcoolismo, resultado divergente da literatura que frequentemente relaciona esses hábitos a maior uso de medicamentos. Uma possível justificativa é o perfil de saúde da amostra estudada, com forte predominância de multimorbidade, fator que, por si só, explica a prescrição simultânea de múltiplos fármacos. De fato, a análise estatística revelou que, a cada nova doença, a chance de desenvolver polifarmácia aumentou em 22,54%.
A distribuição geográfica também apresentou diferenças: residentes em municípios próximos à capital apresentaram prevalência maior de polifarmácia do que aqueles em áreas mais remotas. Tal cenário sugere que a maior disponibilidade de serviços e medicamentos em regiões urbanizadas favorece tanto o diagnóstico quanto o tratamento, ainda que à custa do uso excessivo de fármacos. Por outro lado, moradores de áreas rurais e ribeirinhas enfrentam barreiras significativas no acesso à saúde, como demonstrado por Guimarães et al. (2020), que relataram deslocamentos médios de mais de 60 km em embarcações para obtenção de atendimento [17].
A autopercepção de saúde também se mostrou relevante: quase metade dos indivíduos polimedicados avaliou sua saúde como regular, enquanto 18,93% a classificaram como ruim. Esse achado diverge do estudo de Santos et al. (2020), que encontrou maior proporção de autopercepção positiva [18]. No entanto, a associação entre polifarmácia, multimorbidade e percepção negativa de saúde é consistente com a literatura.
Em relação ao perfil de medicamentos, predominam os hipoglicemiantes e anti-hipertensivos, especialmente a metformina e a losartana potássica. Esse padrão foi igualmente descrito em outros estudos com portadores de DM2, reforçando a sobreposição entre diabetes e hipertensão como principais determinantes da polifarmácia [20]. A presença da sinvastatina entre os fármacos mais utilizados reforça o papel das dislipidemias nesse contexto, uma vez que colesterol elevado constitui fator de risco para diabetes e hipertensão.
As consequências clínicas da polifarmácia são relevantes. Neste estudo, indivíduos que sofreram quedas no último ano apresentaram risco 53,17% maior de estarem polimedicados, dado que confirma achados prévios sobre fragilidade, eventos adversos e maior vulnerabilidade em idosos [13,21,22]. Embora não tenha sido observada associação com dificuldades de memória, outros desfechos negativos relacionados ao uso simultâneo de múltiplos fármacos não podem ser descartados.
Dessa forma, a polifarmácia deve ser entendida como um fenômeno complexo, fortemente associado à multimorbidade, ao envelhecimento e ao contexto de acesso aos serviços de saúde. Estratégias voltadas ao uso racional de medicamentos, especialmente no acompanhamento de pacientes com DM2 em áreas de maior vulnerabilidade, são fundamentais para reduzir riscos e otimizar os desfechos clínicos.
Conclusão
Dito isso, entende-se que houve prevalência de polifarmácia nos sujeitos estudados do sexo feminino, com maior idade e com autopercepção de saúde regular. Foi também mais prevalente em residentes em áreas urbanas e é diretamente proporcional à multimorbidade que independe de alcoolismo ou tabagismo. É importante destacar a escassez de estudos relacionados à polifarmácia. E ainda mais se forem voltados para o estado do Amazonas. É fundamental também realizá-los com vistas à criação de políticas públicas voltadas ao entendimento sobre as consequências da polifarmácia, da automedicação e à conscientização dos profissionais de saúde para a não prescrição.
Agradecimentos
Gostaríamos de agradecer à equipe do SAPPA e à UFAM pela assistência e orientação nesta pesquisa.
Conflitos de interesse
Os autores declaram não haver conflito de interesse.
Financiamento
Este trabalho foi apoiado pela Fundação de Amparo à Pesquisa do Amazonas (Edital Universal 2018), Coordenação de Aperfeiçoamento de Pessoal de Nível Superior (001) e Conselho Nacional de Pesquisa.
Contribuição dos autores
Concepção e desenho da pesquisa: Leon EB; Obtenção de dados: Cardoso MN; Análise e interpretação de dados: Santos Junior JDO, Campos HLM, Leon EB, Cardoso MN; Redação do manuscrito: Cardoso MN; Revisão do manuscrito quanto ao conteúdo intelectual importante: Campos HLM, Leon EB.
Referências
1. Ramos LR, Tavares NUL, Bertoldi AD, Farias MR, Oliveira MA, Luiza VL, et al. Polifarmácia e polimorbidade em idosos no Brasil: um desafio em saúde pública. Rev Saúde Pública. 2016;50. Disponível em: https://doi.org/10.1590/S1518-8787.2016050006145.
2. Silva ACB da, Freitas BCG, Carvalho BF, Rodrigues ELC, Oliveira FS, Costa IV, et al. A polifarmácia entre pacientes hipertensos e diabéticos em uma unidade de saúde. Rev Eletr Acervo Saúde.2021;13:e8006. Disponível em: https://doi.org/10.25248/reas.e8006.2021.
3. Andrade RC, Santos MM, Ribeiro EE, Junior JDOS, Campos HLM, Leon EBL. Polifarmácia, medicamentos potencialmente inapropriados e vulnerabilidade da pessoa idosa. Rev Bras Geriatr Gerontol. 2024;27:e230191. DOI: 10.1590/1981-22562024027.230191.en
4. Tiguman GMB, Almeida Biase TMM, Silva MT, Galvão TF. Prevalência e fatores associados à polifarmácia e potenciais interações medicamentosas em adultos em Manaus, estado do Amazonas, Brasil: um estudo transversal de base populacional, 2019. Epidemiol Serv Saúde 2022;31. Disponível em: https://doi.org/10.1590/S2237-96222022000200003.
5. Andrade NP, Castro NF, Nascimento Junior VP, Resende EAMR. Evidências de que a polifarmácia dificulta a adesão ao tratamento de pacientes com diabetes mellitus. Pesq Soc Desenvolv. 2022;11:e57111738721. Disponível em: https://doi.org/10.33448/rsd-v11i17.38721.
6. Nascimento AB, Chaves EC, Grossi SAA, Lottenberg SA. A relação entre polifarmácia, complicações crônicas e depressão em portadores de Diabetes Mellitus Tipo 2. Portal de Periódicos da CAPES. Disponível em: https://www.periodicos.capes.gov.br/index.php/acervo/buscador.html?task=detalhes&source=all&id=W1997056568
7. Ander J, Alarcón A. Polifarmácia em pacientes com diabetes tipo 2 e hipertensão arterial tratados em um hospital provincial nd:26–38.
8. Spekalski MV dos S, Cabral LPA, Grden CRB, Bordin D, Bobato GR, Krum EA. Prevalência e fatores associados à polifarmácia em idosos de uma área rural. Rev Bras Geriatr Gerontol. 2021;24. Disponível em: https://doi.org/ 10.1590/1981-22562021024.210151.
9. de Leon EB, Campos HLM, Brito FA, Almeida FA. Estudo de saúde na atenção primária da população do Amazonas: protocolo para estudo observacional sobre manejo do diabetes no Brasil. JMIR Res Protoc 2022;11:e37572. Disponível em: https://doi.org/10.2196/37572.
10. Vidotti CCF. Sistema de classificação anatômico terapêutico químico. Diretrizes para Classificação ATC, INFARMA; 1993, pág. 12–5.
11. Tiguman GMB, Almeida Biase TMM, Silva MT, Galvão TF. Prevalência e fatores associados à polifarmácia e potenciais interações medicamentosas em adultos em Manaus, estado do Amazonas, Brasil: um estudo transversal de base populacional, 2019. Epidemiologia e Serviços de Saúde 2022;31. Disponível em: https://doi.org/10.1590/S2237-96222022000200003.
12. Andrade NO, Alves AM, Luchesi BM, Martins TCR. Polimedicação em adultos e idosos cadastrados na Estratégia Saúde da Família. Rev Bras Med Fam Comunidade.2020;15:2462–2462. Disponível em: https://doi.org/10.5712/RBMFC15(42)2462.
13. Oktora MP, Alfian SD, Bos HJ, Schuiling-Veninga CCM, Taxis K, Hak E, et al. Tendências em polifarmácia e medicação potencialmente inapropriada (MPI) em idosos e pessoas de meia- idade tratados para diabetes. Br J Clin Pharmacol 2021;87:2807–17. Disponível em: https://doi.org/10.1111/BCP.14685.
14. Remelli F, Ceresini MG, Trevisan C, Noale M, Volpato S. Prevalência e impacto da polifarmácia em pacientes idosos com diabetes tipo 2. Aging Clin Exp Res. 2022;34:1969–83. Disponível em: https:// doi.org/10.1007/s40520-022-02165-1.
15. AL-Musawe L, Torre C, Guerreiro JP, Rodrigues AT, Raposo JF, Mota-Filipe H, et al. Polifarmácia, interações medicamentosas clinicamente relevantes potencialmente graves e medicamentos inapropriados em idosos com diabetes tipo 2 e seu impacto na qualidade de vida. Pharmacol Res Perspect 2020;8. Disponível em: https://doi.org/10.1002/PRP2.621.
16. Silva SLA da, Torres JL, Peixoto SV. Fatores associados à busca por serviços preventivos de saúde entre adultos brasileiros: Pesquisa Nacional de Saúde. Ciênc Saúde Coletiva.2020;25:783–92. Disponível em: https://doi.org/10.1590/1413-81232020253.15462018.
17. Guimarães AF, Barbosa VLM, Silva MP da, Portugal JKA, Reis MH, Gama ASM. Acesso a serviços de saúde por ribeirinhos de um município no interior do estado do Amazonas, Brasil. Rev Panamaz Saúde. 2020;11. Disponível em: https://doi.org/10.5123/S2176-6223202000178.
18. Lovatel A, Koch E, Fiorentin L, da Rocha Restelatto MT, Beltrame V. Condições crônicas, multimorbidade e polifarmácia na população adulta. SaúdeCom. 2021;17:2061–70. Disponível em: https:// doi.org/10.22481/rsc.v17i1.8002.
19. Santos RM dos, Viana CV, Kasperavicius JP, Acrani GO, Lindemann IL. Autopercepção da saúde: um estudo com usuários da atenção primária à saúde. XI Jornada de Iniciação Científica e Tecnológica; 2020.
20. Flor LS, Campos MR. Prevalência de diabetes mellitus e fatores associados na população adulta brasileira: evidências de um inquérito de base populacional. Rev Bras Epidemiol. 2017;20:16–29. Disponível em: https://doi.org/10.1590/1980-5497201700010002.
21. Silva MRR, Diniz LM, Santos JBR, Reis EA, Mata AR, Araújo VE, et al. Utilização de medicamentos e fatores associados à polifarmácia em indivíduos com diabetes mellitus em Minas Gerais, Brasil. Ciênc Saúde Coletiva.2018;23:2565–74.
22. Lum M V., Cheung MYS, Harris DR, Sakakibara BM. Uma revisão de escopo de intervenções de polifarmácia em pacientes com acidente vascular cerebral, doença cardíaca e diabetes. Int J Clin Pharm. 2020;42:378–92. Disponível em: https://doi.org/10.1007/S11096-020-01028-X/METRICS.
Apêndice A - Questionários usados no artigo.