Lilian de Castro Ponzoni1, Ronaldo Damião1, Fabricio Borges Carrerette1, Ericka Kirsthine Valentin1, Ricardo José de Souza1
1Universidade do Estado do Rio de Janeiro (UERJ), Rio de Janeiro, RJ, Brasil
Recebido em: 28 de Outubro de 2025; Aceito em: 11 de Novembro de 2025.
Correspondência: Lilian de Castro Ponzoni, lilianponzoni@gmail.com
Como citar
Ponzoni LC, Damião R, Carrerette FB, Valentin EK., Souza RJ. Tratamento manipulativo osteopático musculoesquelético associado com fisioterapia pélvica, em mulheres com incontinência urinária de urgência e incontinência urinária mista. Fisioter Bras. 2025;26(6):2769-2782. doi:10.62827/fb.v26i6.1112
Resumo
Introdução: A incontinência urinária é definida pela Sociedade Internacional de Continência como qualquer perda involuntária de urina, sendo uma condição prevalente em mulheres e associada a impactos físicos, psicológicos e sociais significativos. Objetivo: Avaliou-se a eficácia da associação entre o Tratamento Manipulativo Osteopático e a fisioterapia pélvica na melhora dos sintomas de incontinência urinária de urgência e incontinência urinária mista em mulheres adultas. Métodos: Trata-se de um ensaio clínico prospectivo, controlado e randomizado, realizado com 19 participantes atendidas no Núcleo de Disfunção Miccional da Policlínica Piquet Carneiro (NDM/PPC/UERJ). As participantes foram divididas aleatoriamente em dois grupos: o grupo FISIO, submetido apenas à fisioterapia pélvica, e o grupo TMO, submetido à fisioterapia pélvica associada ao tratamento manipulativo osteopático musculoesquelético. O estudo teve duração de 12 semanas, com avaliações no início, após seis e doze semanas. Foram utilizados como instrumentos Diário Miccional, os questionários ICIQ-SF, ICIQ-OAB, WHOQOL-bref e a escala funcional NEW PERFECT para avaliação do assoalho pélvico. Resultados: Os resultados mostraram que o grupo TMO apresentou redução significativa da perda urinária já na sexta semana, além de melhora dos sintomas de urgência urinária. Ambos os grupos demonstraram aumento da força e da resistência muscular do assoalho pélvico, com resistência mais acentuada no grupo FISIO. O grupo TMO apresentou melhora significativa da qualidade de vida no questionário WHOQOL-bref, evidenciando impacto positivo mais abrangente do tratamento combinado. Conclusão: A associação entre TMO e fisioterapia pélvica é eficaz, promovendo melhora funcional e da qualidade de vida, sugerindo potencial para protocolos terapêuticos integrados.
Palavras-chave: Osteopatia; Incontinência Urinária; Saúde da Mulher.
Abstract
Introduction: Urinary incontinence is defined by the International Continence Society as any involuntary loss of urine, a condition prevalent in women and associated with significant physical, psychological, and social impacts. Objective: The effectiveness of combining Osteopathic Manipulative Treatment and pelvic floor physiotherapy in improving symptoms of urge urinary incontinence and mixed urinary incontinence in adult women was evaluated. Methods: This is a prospective, controlled, and randomized clinical trial conducted with 19 participants treated at the Voiding Dysfunction Center of the Piquet Carneiro Polyclinic (NDM/PPC/UERJ). Participants were randomly divided into two groups: the PHYSIO group, undergoing only pelvic floor physiotherapy, and the TMO group, undergoing pelvic floor physiotherapy combined with osteopathic musculoskeletal manipulative treatment. The study lasted 12 weeks, with assessments at baseline, and after six and twelve weeks. The instruments used were a Voiding Diary, the ICIQ-SF, ICIQ-OAB, WHOQOL-bref questionnaires, and the NEW PERFECT functional scale for pelvic floor assessment. Results: The results showed that the TMO group presented a significant reduction in urinary leakage as early as the sixth week, in addition to an improvement in urinary urgency symptoms. Both groups demonstrated increased strength and endurance of the pelvic floor muscles, with more pronounced endurance in the FISIO group. The TMO group showed a significant improvement in quality of life on the WHOQOL-bref questionnaire, demonstrating a more comprehensive positive impact of the combined treatment. Conclusion: The association between bone marrow transplantation (BMT) and pelvic floor physiotherapy is effective, promoting functional improvement and quality of life, suggesting potential for integrated therapeutic protocols.
Keywords: Osteopathic; Urinary Incontinence; Women’s Health.
Introdução
A incontinência urinária (IU) é definida pela Sociedade Internacional de Continência (ICS) como qualquer perda involuntária de urina [1]. A prevalência de IU é maior em mulheres do que em homens, devido a diferenças anatômicas da pelve e do trato urinário inferior, além da influência de fatores hormonais [2], das gestações e dos partos, que desafiam a força e a estabilidade musculoesquelética da pelve feminina.
O controle uretral eficiente é essencial para a manutenção da continência, e a força de fechamento uretral depende de mecanismos semelhantes aos da estabilidade sacroilíaca. Essas estruturas funcionam em resposta às transferências de carga durante o movimento corporal, exigindo eficiência muscular para gerar força de fechamento especialmente dos músculos elevador do ânus, pubococcígeo, diafragma, multífido e assoalho pélvico [3].
Os músculos que circundam a cavidade abdominal como o diafragma e os abdominais são ativados em tarefas que demandam estabilidade da coluna vertebral. Quando essas tarefas são conscientes, a ativação muscular ocorre de forma antecipada à perturbação, sendo pré-programada pelo sistema nervoso central, nas áreas pré-motoras e motoras [4].
Estudos eletromiográficos demonstram que os MAP participam do controle postural, sendo ativados como parte dos ajustes posturais antecipatórios [5]. Para que esse controle seja eficaz, é necessária uma coordenação entre a ativação respiratória e postural dos músculos ao redor da cavidade abdominal [6]. Como o aumento da PIA resulta da ativação desses mesmos músculos, é previsível que os MAP sejam solicitados para controlar a descida das vísceras pélvicas, contribuindo assim para a continência urinária e fecal por meio do posicionamento adequado do colo vesical e da uretra, elevando a pressão de fechamento uretral [7]. O tempo de ativação e a sinergia entre essas contrações são fatores determinantes nesse controle [8].
A incontinência urinária (IU) está presente em até 78% das mulheres com lombalgia [9]. o que reforça a interdependência funcional entre o sistema musculoesquelético lombopélvico e os mecanismos de continência. Nesse contexto, a reabilitação dos MAP e o uso de técnicas manipulativas e terapias miofasciais têm se mostrado abordagens eficazes no manejo de pacientes com dor lombar crônica associada à IU [10].
Estudos demonstram benefícios na reabilitação funcional do assoalho pélvico, do diafragma e da estabilidade lombopélvica após o tratamento de pacientes com queixas de dor lombar, por meio da utilização de técnicas de manipulação osteopática [11].
Entre 2015 e 2018, foi realizado um estudo semelhante com pacientes diagnosticadas com incontinência urinária não complicada. Ao final, observou-se que, no grupo de incontinência urinária de esforço, não houve diferença significativa com o uso do tratamento manipulativo osteopático musculoesquelético [12].
Com base nesses achados, levantou-se a hipótese de que a associação entre o tratamento manipulativo osteopático e a fisioterapia pélvica possa favorecer um controle urinário mais precoce e eficaz em mulheres com incontinência urinária de urgência e incontinência urinária mista.
Métodos
Este estudo caracteriza-se por um ensaio clínico prospectivo, controlado, randomizado onde foram avaliadas e tratadas 19 pacientes do Núcleo de disfunção miccional – PPC/UERJ, no Rio de Janeiro, com idade igual ou superior a 18 anos, e com diagnóstico clínico de incontinência urinária de urgência ou incontinência urinária mista. Esta pesquisa foi aceita pelo comitê de ética em pesquisa do Hospital Universitário Pedro Ernesto, sob o número 7.023.728.
Participantes
As pacientes foram alocadas de forma aleatória em dois grupos: FISIO e TMO, e foi entregue o termo de consentimento livre e esclarecido (TCLE) para cada indivíduo participante do estudo segundo Resolução 196/96. A identidade das participantes utilizadas na amostra será mantida em sigilo, mas os resultados da presente pesquisa foram divulgados em eventos e publicações científicas para contribuição com o conhecimento da profissão e benefício da comunidade.
Critérios de inclusão: diagnóstico de incontinência urinária de urgência ou mista com pelo menos 3 meses de sintomas; podem estar utilizando anticolinérgicos ou outras drogas; questionário de bexiga hiperativa/OABq, com mais de 8 micções por dia; diário miccional com pelo menos 1 episódio de incontinência em 3 dias; idade igual ou superior a 18 anos.
Critérios de exclusão: história de tumores malignos; doença de Alzheimer, AVC, paraplegia, bexiga neurogênica; presença de infecção do trato urinário inferior não tratada ou de repetição; comorbidades como doenças cardiovasculares e Diabetes não controlados; cirurgia radical pélvica prévia (histerectomia por câncer, exenteração pélvica, etc); radioterapia pélvica; distopia pélvica; negar ou apresentar incapacidade de assinar o Termo de consentimento livre e esclarecido.
Avaliação Inicial
As participantes foram submetidas a uma anamnese onde foram coletados os dados antropométricos, a história da doença atual, e a história patológica pregressa.
Avaliação pélvica dividida em 2 etapas:
Questionários
International Consultation on Incontinance Questionnaire - Short Form ICIQ – SF– questionário recomendado pela Organização Mundial de Saúde (OMS) e pelo International Continence Society (ICS), validado, auto administrável e simples, que quantifica e qualifica a incontinência urinária e avalia impacto na qualidade de vida. Possui um score de gravidade 0 a 21 [13].
International Consultation on Incontinence Questionnaire Overactive Bladder – OABq (ICIQ-OAB qol) – é o questionário para avaliação da presença de sintomas de Bexiga Hiperativa, composto de 12 questões que quantificam e qualificam esta patologia, e avaliam o impacto na qualidade de vida [14].
Diário miccional
Questionário de qualidade de vida WHOQOL-bref) – é o questionário composto de 26 perguntas que avaliam a parte física, psicológica, as relações sociais e o meio ambiente das participantes [15].
Os questionários foram aplicados no início dia 0, com seis semanas e no final do tratamento com 3 meses.
Avaliação perineal
As participantes foram submetidas a avaliação da capacidade de contração e função dos músculos do assoalho pélvico através da escala de avaliação NEW PERFECT [16]. O teste foi realizado na posição de decúbito dorsal, com os membros inferiores flexionados e pés apoiados. Esta avaliação foi realizada por uma fisioterapeuta que não foi a mesma profissional que realizou a avaliação e o tratamento manipulativo osteopático musculoesquelético.
Após avaliação inicial e perineal, as participantes foram divididas em dois grupos, de forma aleatória, de acordo com randomização prévia.
G1) No grupo Fisioterapia (FISIO), as participantes foram submetidas ao protocolo de tratamento fisioterapêutico pélvico, durante 12 semanas. Este protocolo é composto de dois exercícios que foram realizados uma vez por semana, com a participante deitada em decúbito lateral ou em decúbito dorsal com os membros inferiores flexionados e os pés apoiados: contração da musculatura perineal de forma rápida, e contração da musculatura perineal de forma sustentada por até 10 segundos. As participantes foram orientadas a realizar estes exercícios diariamente em casa, três vezes ao dia, além da contração perineal para inibir urgência miccional, com três contrações rápidas seguidas de relaxamento completo da musculatura perineal, caso a paciente apresentasse este sintoma.
Além disto as pacientes também foram submetidas a estimulação elétrica transcutânea do nervo tibial, através da colocação de eletrodos na parte interna da perna, por 30 minutos, também durante 12 semanas [17].
Antes de iniciar o tratamento com fisioterapia pélvica, as participantes do grupo FISIO foram submetidas a uma avaliação osteopática musculoesquelética, sem tratamento manipulativo osteopático.
G2) No grupo Osteopatia (TMO), as participantes foram submetidas ao mesmo protocolo de tratamento fisioterapêutico pélvico, e, simultaneamente, após avaliação osteopática musculoesquelética, a um tratamento manipulativo osteopático, durante 12 semanas, sendo uma consulta por semana. Estas técnicas foram realizadas pelo fisioterapeuta osteopata.
Avaliação Osteopática e Tratamento Manipulativo Osteopático
Foi realizada avaliação osteopática no início do tratamento, com 6 semanas e no final do estudo com 3 meses, em todas as participantes, através de testes de mobilidade para as articulações sacroilíacas, articulações da coluna vertebral lombar e dorsal, e articulações dos membros inferiores, bem como avaliação da função do músculo Diafragma através da distensibilidade das cúpulas diafragmáticas. Nestes testes foram registradas não só as restrições de arco de movimento, mas possível quadro álgico durante a realização dos movimentos. Para o Tratamento Manipulativo Osteopático foram utilizadas as seguintes técnicas com o objetivo de restaurar a mobilidade das articulações ou demais tecidos corporais, que apresentem alteração em sua função:
- Energia muscular: o segmento com restrição de mobilidade é levado no sentido da restrição até o limite da mesma. Solicita-se ao paciente força contrária na direção do movimento facilitado por 6 segundos, e no relaxamento leva-se o segmento na direção da restrição, aumentando a amplitude de movimento. Técnica realizada por 3 repetições.
- Estrutural direta: colocamos as articulações acima e abaixo da região a ser manipulada em ajuste máximo de tensão ligamentar de forma que somente o ponto que desejamos manipular fique com liberdade para ser levado na direção do aumento da amplitude de movimento, com a utilização de um movimento de alta velocidade e baixa amplitude. Somente uma repetição.
- Miofascial: inibição dos pontos de tensão musculares através de compressões suaves, sem causar isquemia no tecido, até que o paciente não relate mais dor ao toque.
- Fascial: normalização das tensões teciduais superficiais levando o tecido miofascial na direção da restrição de movimento, mantendo esta posição até percepção do relaxamento debaixo das mãos.
Análise Estatística
A análise estatística foi conduzida utilizando modelos de equações por estimativas generalizadas (GEE – Generalized Estimating Equations), com o objetivo de avaliar efeitos entre grupos (TMO e FISIO) e ao longo do tempo (Início, 6 semanas e 12 semanas). Foram ajustados modelos GEE apropriados à distribuição das variáveis dependentes, com base nas características dos dados. Para variáveis contínuas e simétricas, foi adotada a distribuição normal com função de ligação identidade; para variáveis contínuas, positivas e assimétricas à direita, foi utilizada a distribuição Gama com função de ligação logarítmica (log link); e para variáveis contínuas positivas com excesso de zeros, foi aplicada a distribuição Tweedie, com função de ligação logarítmica. Os modelos foram ajustados por meio do método de máxima verossimilhança (Maximum Likelihood Estimation), sendo a qualidade do ajuste e a comparabilidade entre modelos avaliadas utilizando os critérios de informação QIC (Quasi-likelihood under the Independence model Criterion) e QICC (QIC corrigido), onde menores valores indicam melhor ajuste do modelo aos dados, portanto indicando o modelo a ser utilizado. A estrutura de correlação intra-sujeito foi modelada por meio de uma matriz de correlação de trabalho do tipo independente. Para garantir a robustez das inferências, foi utilizado o estimador robusto da matriz de covariância. Em todos os modelos, quando identificadas diferenças estatisticamente significativas nos efeitos principais ou nas interações (grupo × tempo), foi realizado teste post hoc com correção de Sidak para múltiplas comparações, a fim de controlar o erro do tipo I. As análises foram conduzidas no software PASW statistics 26.0 (SPSS Inc., Chicago, USA), adotando-se nível de significância de 5% (p < 0,05).
Resultados
Pacientes
Participaram deste estudo 19 pacientes, mulheres, com idade igual ou superior a 18 anos, alocadas de forma randômica aos grupos de intervenção TMO (n = 10) e FISIO (n = 9). Os dados antropométricos estão descritos na tabela abaixo.
Tabela 1 - Dados antropométricos.
Com relação às características das amostras não houve diferença estatisticamente significativa entre os grupos (p = 0,282) com relação à idade. Quanto ao peso tendência de maior peso no grupo FISIO, mas não significativa (p = 0,092). E quanto à altura o Grupo TMO ligeiramente mais alto, mas também tendência não significativa (p = 0,063).
Avaliação de perda semanal da urina
Após o período de intervenção observou-se que grupo TMO apresentou melhora na perda urinária (Figura 1), conforme menores valores registrados para o ICIQ-SF Q3 e ICIQ-SF Q4 na 6ª semana em relação ao Início (P < 0,001 para ambos) e para o ICIQ-SF Q3 na 12ª semana em relação ao Início (P < 0,001) do tratamento, fato não verificado para o grupo FISIO. Adicionalmente, os valores de ICIQ-SF Q3 na 6ª semana foram inferiores aos observados para o grupo FISIO (P < 0,001). Entretanto, ambos os grupos contribuíram similarmente para a redução da perda urinária quando avaliado o ICIQ-SF Q5 e ICIQ-SF Total, mostrando redução dos valores na 6ª semana e 12ª semana em relação ao Início do tratamento (P < 0,001 para todas as comparações).
Figura 1 - Avaliação de perda urinária diária/semanal por meio do questionário ICIQ-SF. * P < 0,05 quando comparado ao Início; # P < 0,05 quando comparado ao grupo TMO; Tratamento Manipulativo Osteopático (TMO); Fisioterapia (FISIO); Círculos representam valores individuais. Barras são valores medianos e os desvios a amplitude interquartil (1º-3º quartil dos dados).
Avaliação de incontinência urinária antes da chegada ao banheiro
Apenas o grupo TMO mostrou melhora na incontinência urinária previamente à chegada ao banheiro (Figura 2), conforme verificado pela redução do ICIQ-OAB Q6a na 6ª semana comparado ao Início do tratamento (P = 0,013).
Figura 2 - Avaliação de incontinência urinária previamente à chegada ao banheiro por meio do questionário ICIQ-OAB. * P < 0,05 quando comparado ao Início; Tratamento Manipulativo Osteopático (TMO); Fisioterapia (FISIO); Círculos representam valores individuais. Barras são valores medianos e os desvios a amplitude interquartil (1º-3º quartil dos dados).
Avaliação da força dos músculos do assoalho pélvico
Ambos os grupos apresentaram aumento do nível de força dos músculos do assoalho pélvico (Figura 3) após 12 semanas de intervenção comparado ao Início do tratamento, conforme evidenciado por aumento dos valores de AFA-P (P = 0,006), assim como da capacidade de repetição da sustentação da força dos músculos do assoalho pélvico (AFA-R) após 6 semanas e 12 semanas, comparados ao Início do tratamento (P = 0,007 e P < 0,001, respectivamente). Entretanto, embora o TMO tenha promovido aumento da resistência de contração dos músculos do assoalho pélvico (AFA-E) em 6 semanas e 12 semanas comparado ao Início do tratamento (P = 0,029 e P = 0,001, respectivamente), o grupo FISIO apresentou maior resistência comparado ao grupo TMO no Início e após 12 semanas de tratamento (P = 0,038 e P = 0,029, respectivamente) em adição a aumentos na resistência observados ao final do tratamento (Início: P = 0,008; 6 semanas: P = 0,039,
respectivamente).
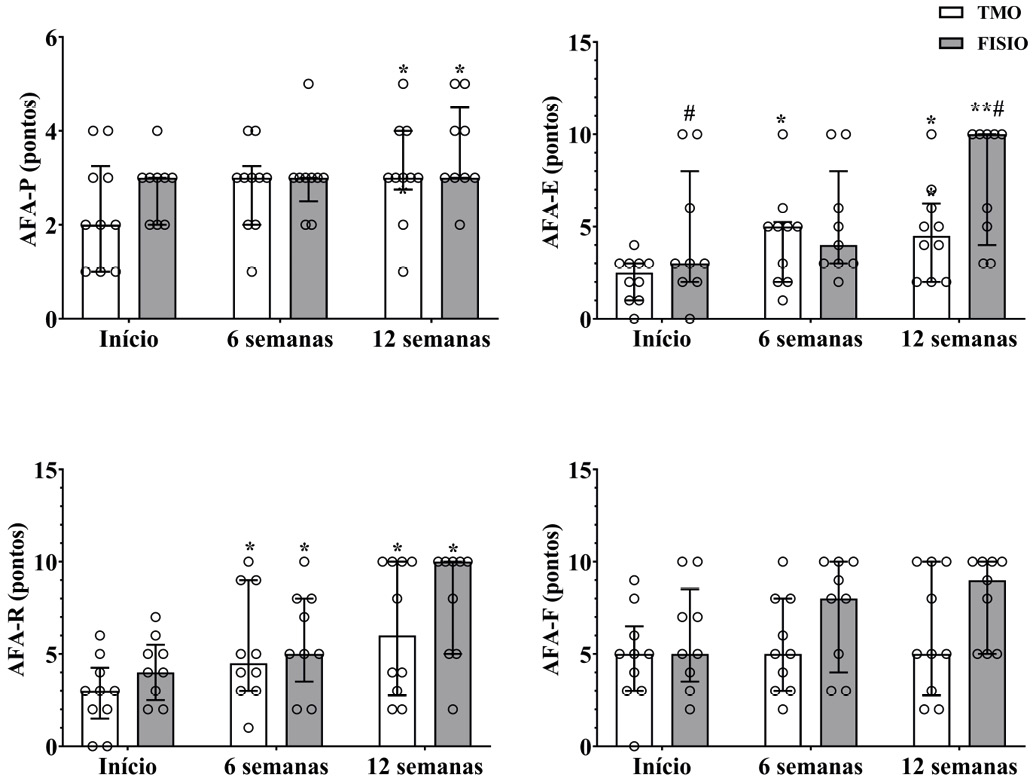
Figura 3 - Avaliação da força dos músculos do assoalho pélvico por meio da escala de avaliação funcional NEW PERFECT. * P < 0,05 quando comparado ao Início; ** P < 0,05 quando comparado ao Início e a 6 semanas; # P < 0,05 quando comparado ao grupo TMO; Tratamento Manipulativo Osteopático (TMO); Fisioterapia (FISIO); Círculos representam valores individuais. Barras são valores medianos e os desvios a amplitude interquartil (1º-3º quartil dos dados).
Avaliação de qualidade de vida
Em relação à qualidade de vida (Figura 4), o grupo TMO se mostrou mais eficaz na melhora dos aspectos físicos (P = 0,001) e do meio ambiente (P = 0,021) comparado ao grupo FISIO, conforme maiores valores apresentados para o WHOQOL-BREF Físico e WHOQOL-BREF Meio ambiente, independentemente do período de intervenção. Além disso, apenas o grupo TMO mostrou melhora dos aspectos psicológicos após 6 semanas (P = 0,050) e 12 semanas (P < 0,001), comparados ao Início do tratamento, evidenciado por aumento nos valores de WHOQOL-BREF Psicológico. Ambos os grupos mostram melhora nas relações sociais (WHOQOL-BREF Relações sociais) ao final de 12 semanas de tratamento (P = 0,013).
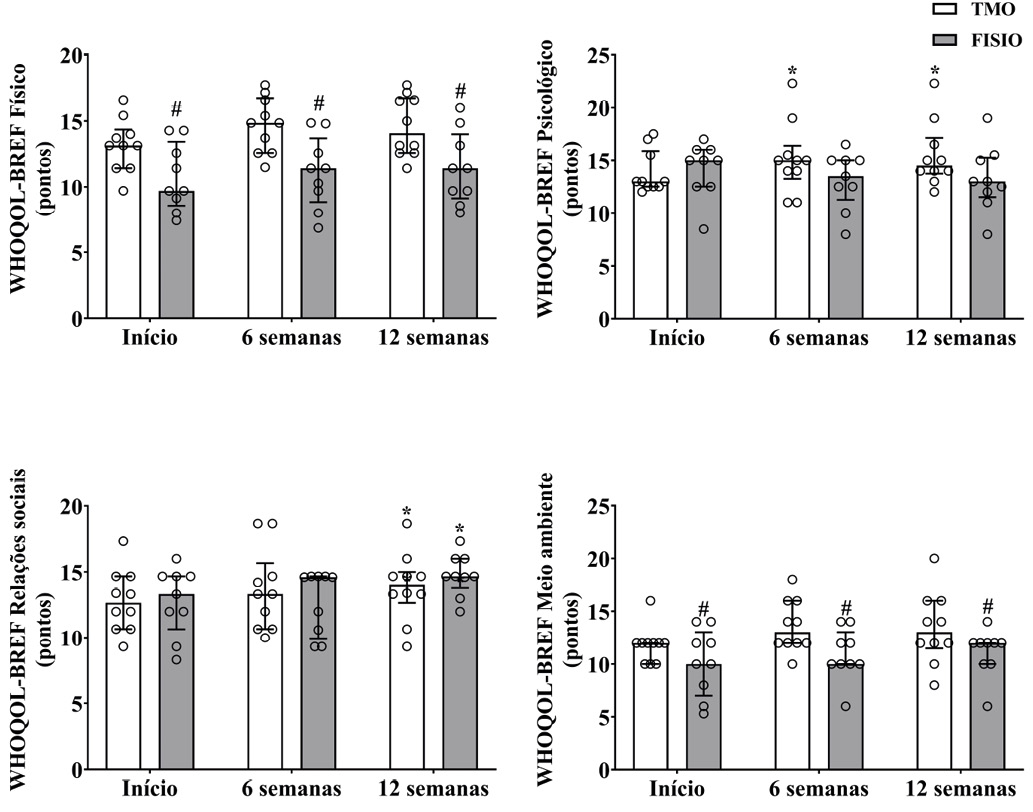
Figura 4 - Avaliação de qualidade de vida por meio do questionário WHOQOL-BREF. * P < 0,05 quando comparado ao Início; # P < 0,05 quando comparado ao grupo TMO; Tratamento Manipulativo Osteopático (TMO); Fisioterapia (FISIO); Círculos representam valores individuais. Barras são valores medianos e os desvios a amplitude interquartil (1º-3º quartil dos dados).
Avaliação de perda e urgência urinária em 3 dias consecutivos
Ambos os tratamentos TMO e FISIO, não foram eficazes para conter o aumento da perda urinária após 6 semanas (P = 0,016) e 12 semanas (P < 0,001) comparados ao Início do tratamento, assim como dos episódios de urgência urinária que também aumentam após 6 semanas (P = 0,016) e 12 semanas (P < 0,001 e P = 0,014) (Figura 5).
Figura 5 - Avaliação de perda e urgência urinária em 3 dias consecutivos. * P < 0,05 quando comparado ao Início; ** P < 0,05 quando comparado ao Início e a 6 semanas; Tratamento Manipulativo Osteopático (TMO); Fisioterapia (FISIO); Círculos representam valores individuais. Barras são valores medianos e os desvios a amplitude interquartil (1º-3º quartil dos dados).
Discussão
Os dados antropométricos das pacientes nos dois grupos foram semelhantes, demonstrando uniformidade das amostras. Nos ensaios que utilizam o Tratamento Manipulativo Osteopático (TMO), é comum a aplicação de quatro a seis sessões como “protocolo-padrão” para avaliar seus efeitos sobre lombalgia e outras queixas musculoesqueléticas, com resultados positivos quanto à redução da dor e melhora da mobilidade geral [18]. Assim, a adoção de 12 sessões em nosso estudo reforça a eficácia do tratamento proposto.
Embora tenha ocorrido redução da perda semanal de urina em ambos os grupos, no grupo TMO essa melhora já era observada a partir da sexta semana de intervenção, conforme evidenciado nos questionários aplicados (Figura 1). Esse achado corrobora o objetivo de promover melhora clínica antes do terceiro mês de tratamento, contribuindo para a diminuição do tempo de espera das pacientes em nossa instituição.
Na Figura 2, observa-se que apenas o grupo TMO apresentou melhora da incontinência urinária antes da chegada ao banheiro. Podemos supor que o tratamento manipulativo osteopático foi eficaz na melhora da mobilidade e no alívio da dor. Este questionamento não foi feito, o que nos faz pensar em novo estudo observando a promoção da funcionalidade.
A avaliação da função e da capacidade de contração dos MAP, apresentada na Figura 3, demonstrou melhora funcional em ambos os grupos, tanto em força quanto em resistência, sendo esta última mais acentuada no grupo FISIO.
A dor lombar e a incontinência urinária são condições que comprometem a funcionalidade de idosos, dificultando a realização de atividades cotidianas, restringindo a participação social e reduzindo a qualidade de vida. Apesar de frequentemente consideradas manifestações naturais do envelhecimento, essas condições possuem base funcional e podem ser prevenidas e tratadas. Em indivíduos saudáveis, os músculos abdominais e pélvicos atuam de forma sinérgica; entretanto, na ausência de controle miccional, o padrão de ativação muscular se altera, sobrecarregando os estabilizadores da coluna [19]. Na avaliação da qualidade de vida, os aspectos físicos e emocionais mostraram-se mais favoráveis no grupo TMO em comparação ao grupo FISIO (Figura 4), atingindo o objetivo de promoção de saúde das pacientes atendidas em nossa instituição.
Na análise da perda e da urgência urinária, avaliada pelo Diário Miccional (Figura 5), não foram observadas diferenças significativas entre os grupos.
De acordo com Giordani et al. (2022), ainda não existem estudos que investiguem os efeitos de curto e longo prazo de diferentes modalidades de técnicas manuais combinadas à reabilitação dos MAP em casos de dor lombar e IU simultaneamente. Dessa forma, a combinação das duas abordagens pode ser útil para atenuar os sintomas de ambas as condições e melhorar a qualidade de vida de mulheres acometidas, reforçando a proposta terapêutica apresentada neste estudo.
A medicina osteopática baseia-se na compreensão do indivíduo como um ser integrado, mais do que a soma de sistemas fisiológicos isolados. Assim, o foco do osteopata recai sobre o funcionamento global do organismo, especialmente quando este se desvia de sua fisiologia ideal. Essa abordagem holística é particularmente relevante no cuidado geriátrico, contribuindo para um envelhecimento mais saudável. Os resultados de nosso estudo demonstram que a combinação da fisioterapia com técnicas manipulativas osteopáticas em mulheres com incontinência urinária representa uma estratégia eficaz e segura para a promoção da saúde e da qualidade de vida.
Estudos prévios identificaram alterações na estabilização lombopélvica e aumento do desequilíbrio postural em mulheres com incontinência urinária (IU), quando comparadas a mulheres continentes, sugerindo que a deficiência na contração dos músculos do assoalho pélvico (MAP) pode comprometer o controle do movimento da coluna vertebral e contribuir para o surgimento de dor lombar. Da mesma forma, a elevada incidência de IU em mulheres com dor lombar indica que o déficit no controle postural pode estar relacionado à origem da incontinência [20]. Todas as pacientes de nosso estudo relataram queixa de dor lombar, 15 pacientes relataram dores em membros inferiores, e 2 pacientes dores específicas em joelhos, o que corrobora com os achados do estudo acima.
Dada alta prevalência de disfunções de mobilidade lombossacra em indivíduos com disfunções pélvicas, tais achados podem atuar como marcadores clínicos úteis para identificar pacientes que poderiam se beneficiar de intervenções direcionadas [21]. Assim, a avaliação osteopática musculoesquelética é um recurso que deve ser inserido de forma regular na prática fisioterapêutica para atendimento e acompanhamento de pacientes com diagnóstico de incontinência urinária.
As modificações biológicas induzidas pelo TMO já foram investigadas em diferentes sistemas corporais. A maioria dos estudos, entretanto, concentra-se em aspectos neurofisiológicos e, em menor grau, nas alterações musculoesqueléticas [22].
Os achados de nossa pesquisa, centrados nos aspectos musculoesqueléticos, indicam que essa abordagem é adequada para o tratamento de disfunções miccionais. Contudo, reconhecemos a necessidade de estudos adicionais e mais robustos para consolidar essas evidências.
Limitações do estudo
Tivemos limitações em nosso estudo pelo tamanho de amostra. Embora a amostra seja pequena existiu uma homogeneidade nas características das participantes dos dois grupos estudados. Também houve semelhança entre os dois grupos quanto à interferência da incontinência urinária na qualidade de vida dessas mulheres.
Os achados positivos de nosso estudo nos fazem querer ampliar a amostra para melhor avaliação da resposta do tratamento manipulativo osteopático em mulheres com Incontinência urinária.
Conclusão
A utilização de tratamento manipulativo osteopático musculoesqulético associado à fisioterapia pélvica, acrescentou melhora na resposta ao tratamento da incontinência urinária de urgência e incontinência urinária mista.
Conflitos de interesse
Os autores declaram não haver conflitos de interesse.
Fonte de financiamento
Não houve financiamento.
Contribuição dos autores
Concepção e desenho da pesquisa: Ponzoni LC; Obtenção de dados: Ponzoni LC, Valentin EK; Análise e interpretação dos dados: Ponzoni LC, Carrerette FB; Redação do manuscrito: Ponzoni LC, Carrerette FB; Revisão crítica do manuscrito quanto ao conteúdo intelectual importante: Damião R, Souza RJ.
Referências
1. Abrams P, Artibani W, Cardozo L, Dmochowski R, van Kerrebroeck P, Sand P. International Continence Society. Reviewing the ICS 2002 terminology report: the ongoing debate. Neurourol Urodyn. 2009; 28(4):287. doi:10.1002/nau.20737
2. Mannella P, Palla G, Bellini M, Simoncini T. The female pelvic floor through midlife and aging. Maturitas. 2013; 76(3):230-234. doi:10.1016/j.maturitas.2013.08.008
3. Chaitow L. Chronic pelvic pain: pelvic floor problems, sacro-iliac dysfunction and the trigger point connection. J Bodyw Mov Ther. 2007;11(4):327-339. doi:10.1016/j.jbmt.2007.05.002
4. Neumann P, Gill V. Pelvic floor and abdominal muscle interaction: EMG activity and intra-abdominal pressure. Int Urogynecol J Pelvic Floor Dysfunct. 2002;13(2):125-132. doi:10.1007/s001920200027
5. Arab AM, Chehrehrazi M. Ultrasound measurement of abdominal muscles activity during abdominal hollowing and bracing in women with and without stress urinary incontinence. Man Ther. 2011;16(6):596-601. doi:10.1016/j.math.2011.03.009
6. Capson AC, Nashed J, McLean L. The role of lumbopelvic posture in pelvic floor muscle activation in continent women. J Electromyogr Kinesiol. 2011;21(1):166-177. doi:10.1016/j.jelekin.2010.07.017
7. Hodges PW, Sapsford RR, Pengel LHM. Postural and respiratory functions of the pelvic floor muscles. Neurourol Urodyn. 2007;26(3):362-371. doi:10.1002/nau.20232
8. Junginger B, Baessler K, Sapsford R, Hodges PW. Effect of abdominal and pelvic floor tasks on muscle activity, abdominal pressure and bladder neck. Int Urogynecol J. 2010;21(1):69-77. doi:10.1007/s00192-009-0981-z
9. Eliasson K, Elfving B, Nordgren B, Mattsson E. Urinary incontinence in women with low back pain. Man Ther. 2008;13(3):206-212. doi:10.1016/j.math.2006.12.006
10. Richardson CA. Therapeutic exercise for lumbopelvic stabilization: a motor control approach for the treatment and prevention of low back pain. 2nd ed. Churchill Livingstone; 1999. [Book (no DOI)]
11. Gavira Pavón A, Walker Chao C, Rodríguez Rodríguez N, Gavira Iglesias FJ. Prevalence and risk factors of urinary incontinence in women who visit the doctor with low back pain: multicentre study. Aten Primaria. 2014;46(2):100-108. doi:10.1016/j.aprim.2013.07.004
12. Ponzoni LC, Valentin EK, Carrerette FB, Damião R. Tratamento manipulativo osteopático musculoesquelético em mulheres com incontinência urinária não complicada. Fisioterapia Brasil. 2019;20(2):230-238. Doi:10.33233/fb.v20i2.2397
13. Avery K, Donovan J, Peters TJ, Shaw C, Gotoh M, Abrams P. ICIQ: a brief and robust measure for evaluating the symptoms and impact of urinary incontinence. Neurourol Urodyn. 2004;23(4):322-330. doi:10.1002/nau.20041
14. Pereira SB, Thiel Rdo R, Riccetto C, Bandeira C, Herrmann V, Palma PCR. Validation of the International Consultation on Incontinence Questionnaire Overactive Bladder (ICIQ-OAB) for Portuguese. Rev Bras Ginecol Obstet. 2010;32(6):273-278. doi:10.1590/S0100-72032010000600004
15. Fleck MPA, Louzada S, Xavier M, Chachamovich E, Vieira G, Santos L, Pinzon V. Aplicação da versão em português do instrumento abreviado de avaliação da qualidade de vida WHOQOL-bref. Rev Saude Publica. 2000;34(2):178-183. doi:10.1590/S0034-89102000000200012
16. Haslam J, Laycock J. Therapeutic management of incontinence and pelvic pain. 2nd ed. London: Springer; 2008. [Book (no DOI)]
17. Laycock J, Jerwood D. Pelvic floor muscle assessment: the PERFECT scheme. Physiotherapy. 2001;87(12):631-642. doi:10.1016/S0031-9406(05)61108-X
18. Póvoa LC, Vanuzzi FK, Ferreira APA, Ferreira AS. Intervenção osteopática em idosos e o impacto na qualidade de vida. Fisioter Mov. 2011;24(3):429-436. [DOI not found]
19. Figueiredo VF, Figueiredo EM, Freitas Junior IF, Ribeiro LH, Pereira LC, dos Santos CR. Associations between low back pain, urinary incontinence, and abdominal muscle recruitment as assessed via ultrasonography in the elderly. Braz J Phys Ther. 2015;19(1):70-76. doi:10.1590/bjpt-rbf.2014.0073
20. Giordani G, Lazzari M, Mazzoni G, Pironi C, Gori R, Catalfamo L, et al. Manual physiotherapy combined with pelvic floor training in women suffering from stress urinary incontinence and chronic nonspecific low back pain: a preliminary study. Healthcare (Basel). 2022;10(10):2031. doi:10.3390/healthcare10102031
21. Origo D, Dal Farra F, Tramontano M. The presence of abnormal palpatory findings in the sacrococcygeal area is correlated with chronic pelvic pain: a cross-sectional study. Int Urol Nephrol. 2025;57(11):3521-3531. doi:10.1007/s11255-025-04521-2
22. Dal Farra F, Risio R, Vismara L, Bergna A. Effectiveness of osteopathic interventions in chronic non-specific low back pain: a systematic review and meta-analysis. Complement Ther Med. 2024;56:103245. doi:10.1016/j.ctim.2024.103245