Eduarda Chaves Silveira1, Gabriel Sebastião Cardoso1, Marina Möhlecke de Souza1, Laura Lersch Bellini1, Gabriela Pereira de Moura1, Dannuey Machado Cardoso1, Patricia Erika de Melo Marinho2, Dulciane Nunes Paiva1
1Universidade de Santa Cruz do Sul (UNISC), Santa Cruz do Sul, RS, Brasil
2Universidade Federal de Pernambuco (UFPE), Recife, PE, Brasil
Recebido em: 17 de abril de 2025; Aceito em: 2 de maio de 2025.
Correspondência: Dulciane Nunes Paiva, dulciane@unisc.br
Como citar
Silveira EC, Cardoso GS, Souza MM, Bellini LL, Moura GP, Cardoso DM, Marinho PEM, Paiva DN. Efeitos adversos e nível de satisfação do uso de diferentes interfaces de ventilação não invasiva. Fisioter Bras. 2025;26(2):2102-2115. doi:10.62827/fb.v26i2.1055
Resumo
Introdução: As interfaces utilizadas na ventilação não invasiva determinam o sucesso da terapêutica. Objetivo: Avaliar os efeitos adversos, percepção de conforto e nível de satisfação do uso de diferentes interfaces de ventilação não invasiva no pós-operatório de cirurgia cardíaca. Métodos: Ensaio clínico randomizado que analisou indivíduos sob ventilação não invasiva (Bilevel Positive Airway Pressure - 10 cmH2O) com máscara orofacial convencional (Grupo Orofacial, n= 25) e máscara de mergulho adaptada (Grupo Máscara de Mergulho, n=22), quanto aos efeitos adversos (Questionário de Efeitos Adversos), percepção de conforto (Escala Visual Analógica) e nível de satisfação do uso das interfaces (Patients’ Global Impression of Change). Resultados: Amostra (n= 47, sexo masculino: 61,70%) não apresentou diferença entre grupos quanto à ocorrência de dor na testa (p= 0,87; d= -0,019), no nariz (p= 0,871; d= -0,019), na bochecha (p= 0,364; d= 0,154), vazamento nos olhos (p= 0,069; d= -0,454) na boca e garganta (p= 0,781; d= 0,188), ressecamento nasal (p= 0,793; d= -0,111), pressão (p= 0,767; d= -0,143), irritação cutânea (p= 0,364; d= -0,154), claustrofobia (p= 0,325; d= 0,036) e percepção de conforto (p= 0,297;d= 0,390) com médio tamanho de efeito. Após a ventilação não invasiva, 62,2% do Grupo Orofacial relatou ‘Moderadamente melhor’ a ‘Muito melhor’, em relação a 36,9% do Grupo Máscara de Mergulho. Conclusão: Não houve diferença quanto aos efeitos adversos e a percepção de conforto com uso de ambas as interfaces de ventilação não invasiva, no entanto, o uso da máscara orofacial convencional resultou maior nível de satisfação.
Palavras-chave: Unidade de Terapia Intensiva; Ventilação não Invasiva; Pressão Positiva Bifásica nas Vias Aéreas.
Abstract
Introduction: The interfaces used in noninvasive ventilation determine the therapy’s success. Objective: To evaluate the adverse effects, perception of comfort and level of satisfaction with using different noninvasive ventilation interfaces in the postoperative period of cardiac surgery. Methods: Randomized clinical trial that analyzed individuals under noninvasive ventilation (Bilevel Positive Airway Pressure - 10 cmH2O) with conventional orofacial mask (Orofacial Group, n= 25) and adapted diving mask (Diving Mask Group, n= 22), regarding adverse effects (Adverse Effects Questionnaire), perception of comfort (Visual Analogue Scale) and level of satisfaction with the use of the interfaces (Patients’ Global Impression of Change). Results: Sample (n= 47, male: 61.70%) showed no difference between groups regarding the occurrence of pain in the forehead (p= 0.87; d= -0.019), nose (p= 0.871; d= -0.019), cheek (p= 0.364; d= 0.154), eye leakage (p= 0.069; d= -0.454) in the mouth and throat (p= 0.781; d= 0.188), nasal dryness (p= 0.793; d= -0.111), pressure (p= 0.767; d= -0.143), skin irritation (p= 0.364; d= -0.154), claustrophobia (p= 0.325; d= 0.036) and perception of comfort (p= 0.297; d= 0.390) with medium effect size. After noninvasive ventilation, 62.2% of the Orofacial Group reported ‘Moderately better’ to ‘Much better’, compared to 36.9% of the Diving Mask Group. Conclusion: There was no difference in adverse effects and perception of comfort with the use of both noninvasive ventilation interfaces; however, the use of the conventional orofacial mask tested showed a higher level of satisfaction.
Keywords: Intensive Care Units; Noninvasive Ventilation; Biphasic Positive Airway Pressure.
Introdução
As doenças cardiovasculares (DCV) apresentam elevada prevalência e estão entre as afecções que apresentam maior mortalidade mundialmente [1], resultando na realização de cirurgias cardíacas com o objetivo de proporcionar alívio dos sintomas, prevenir infarto agudo do miocárdio, melhorar a função cardíaca e recuperar a capacidade física dessa população [2]. Apesar do constante avanço tecnológico, tais procedimentos cirúrgicos são de alta complexidade [3] e, podem ocasionar complicações pós-operatórias, em que as que acometem o sistema respiratório apresentam importante relevo [4].
A ventilação não invasiva (VNI) é o método padrão ouro para reduzir o trabalho respiratório, reverter a hipoventilação, aumentar os volumes pulmonares, melhorar a oxigenação, evitar o surgimento de atelectasias [5] e o retorno à intubação orotraqueal e à assistência ventilatória invasiva no momento pós-operatório [6]. As interfaces tradicionalmente utilizadas são as máscaras nasais, orofaciais e facial total [7] e, durante a pandemia da Covid-19 foi necessária a implementação de novas interfaces a fim de evitar a intubação e a maior aerossolização do vírus SARS-Cov-2 [8]. Prevendo a falta de materiais para atender às necessidades desses pacientes nas unidades de terapia intensiva (UTI), o grupo “Mergulhadores do Bem” de uma universidade do sul do Brasil, inspirado na ideia implementada na Itália e utilizada em hospitais, adaptou máscaras de mergulho para serem utilizadas como máscaras de VNI, podendo ser adaptadas aos ventiladores mecânicos invasivos e não invasivos [9].
Considerando que pacientes em pós-operatório de cirurgia cardíaca podem se beneficiar da estratégia ventilatória não invasiva precoce após o desmame da ventilação mecânica e da extubação e, que a interface para VNI precisa possibilitar conforto e minimizar o vazamento de ar, foi realizada análise comparativa dos efeitos adversos, percepção de conforto e nível de satisfação do uso da máscara de mergulho adaptada em relação à máscara orofacial convencional para realização de ventilação não invasiva.
Métodos
Amostra
A amostra foi composta por indivíduos no pós-operatório de cirurgia de revascularização miocárdica e de troca valvar, admitidos na UTI de um hospital de ensino do Sul do Brasil. O estudo foi realizado no período de maio de 2021 a maio de 2022, tendo sido incluídos indivíduos de ambos os sexos, com faixa etária entre 18 e 80 anos, com capacidade cognitiva preservada para compreensão dos testes propostos e aqueles com critérios clínicos para a instituição de VNI após a extubação, segundo os preceitos da Associação de Medicina Intensiva Brasileira [10]. Foram excluídos pacientes comatosos (Escala de Coma de Glasgow < 8), que se recusassem a receber a VNI, que apresentassem anomalias faciais, traumas de face e queimadura faciais, êmese incoercível, hematêmese grave, hemoptise maciça, instabilidade hemodinâmica ou confusão mental. O desfecho primário do estudo foi o conforto das interfaces de VNI e, os desfechos secundários foram os seus efeitos adversos, nível de satisfação dos indivíduos submetidos ao uso das referidas interfaces, taxa de sucesso da terapêutica, período de tempo de utilização da VNI e o tempo total de internação hospitalar.
Delineamento do estudo
Trata-se de um ensaio clínico randomizado e não cegado desenvolvido de acordo com o checklist do Consort e aprovado pelo Comitê de Ética em Pesquisa da Universidade de Santa Cruz do Sul – CEP/UNISC (n° 5.164.039). O estudo foi cadastrado no Registro Brasileiro de Ensaios Clínicos (RBR-2zky4p9) e todos os participantes da pesquisa assinaram o Termo de Consentimento Livre e Esclarecido e receberam explicações detalhadas sobre as etapas de desenvolvimento do estudo.
Processo de randomização, alocação e sigilo
Os indivíduos elegíveis submetidos à VNI com máscara de mergulho (Grupo Máscara de Mergulho - GMM) e aqueles submetidos à máscara orofacial convencional (Grupo Orofacial - GOF) foram alocados em tais grupos de modo randômico por meio do site randomizer.org (Figura 1). Tais informações foram obtidas por um pesquisador associado que não estava envolvido no estudo, tendo posteriormente sido informado ao pesquisador responsável pela intervenção.
Figura 1 - (A) máscara orofacial convencional e (B) máscara de mergulho adaptada
Foram obtidos os dados clínicos, sociodemográficos e antropométricos por meio do prontuário do paciente. Os efeitos adversos (questionário de efeitos adversos), a percepção de conforto (Escala Visual Analógica da Dor - EVA) e o nível de satisfação (Escala de Percepção Global de Mudança [Patients’ Global Impression of Change - PGIQ]) advindos do uso das interfaces foram analisados antes que o paciente obtivesse alta da UTI.
Intervenção Ventilação não invasiva
A VNI foi instituída após a extubação do paciente, tendo sido empregue o modo de pressão positiva em dois níveis nas vias aéreas (Bilevel Positive Airway Pressure - BiPAP). Foi utilizado o ventilador mecânico convencional SERVOS-S® (Maquet Critical, São Paulo, Brasil), com níveis de expiração positiva (EPAP) e de pressão inspiratória (IPAP) de até 10 cmH2O [11]. Os critérios de interrupção da VNI foram seguidos de acordo com as recomendações da Associação de Medicina Intensiva Brasileira, que adota os critérios de piora clínica (ocorrência de instabilidade hemodinâmica, depressão do estado cognitivo, agitação psicomotora, ausência de defesa das vias aéreas, falta de adaptação à interface e broncoespasmo grave) [10].
Os critérios para sucesso na VNI adotados foram o índice de oxigenação avaliado por meio da RPaO2/FiO2>200, a frequência respiratória (FR)<30 irpm e a saturação periférica de oxigênio (SpO2)>93% e, os critérios de insucesso abrangeram a presença de vazamento de ar ao redor da máscara com fuga aérea detectada no ventilador mecânico >24 l/min, presença de assincronia paciente-ventilador mecânico, requerimento de pressão de fixação da máscara contra a face excessiva e que pudesse causar risco de ulceração da pele, lesão traumática da pele pelo contato direto da máscara, sinais de ressecamento da córnea, claustrofobia e agitação psicomotora após adaptação da máscara de VNI [10,12,13].
Interfaces de Ventilação Não Invasiva
Foram utilizadas a máscara orofacial convencional (Respironics, Inc., Murrysville, PA, EUA), que é a interface mais utilizada para aplicação da VNI atualmente. A mesma permite ao paciente respirar por via nasal ou oral, entretanto, pode causar efeitos adversos, como desconforto e lesões na pele e no septo nasal, isquemia tecidual nos pontos de apoio da máscara, dissincronias paciente-ventilador e fuga aérea [14]. A máscara de mergulho adaptada para VNI (Owtec, Santa Cruz do Sul, Brasil) foi desenvolvida a partir da adaptação das máscaras de modelo Easybreath e da colocação de válvulas e conexões impressas em 3D (Figura 1) [9].
Efeitos adversos do uso de interfaces de ventilação não invasivas
Para avaliação dos efeitos adversos do uso da máscara foi utilizado questionário constituído por 11 questões sobre: dores na região da face (testa, nariz, bochechas ou no queixo), vazamentos (ao redor dos olhos e ao redor da boca), ressecamento (boca, garganta e nariz), pressão, irritação ou claustrofobia. As questões foram pontuadas pelo paciente após sua estabilização clínica em: 0= Não foi problema, 1= Um pequeno problema, 2= Um problema moderado e 3= Um grande problema [15]. Tal avaliação foi realizada antes da alta hospitalar do paciente.
Percepção de conforto e dispneia com uso de interfaces de ventilação não invasiva
O conforto proporcionado pelas máscaras de VNI analisadas foi avaliado por meio da escala visual analógica (EVA). Tal escala é graduada de 0 a 10, em que 10 corresponde ao máximo conforto e o 0, máximo desconforto, tendo sido explicado ao paciente que a pontuação 10 representa uma respiração confortável e, uma pontuação 0, significa o máximo desconforto ao utilizá-la [16]. Tal avaliação foi realizada antes da alta hospitalar do paciente. A percepção de dispneia foi avaliada por meio da Escala de Borg Modificada [17].
Avaliação do nível de satisfação
Foi utilizado o questionário PGIC para análise da percepção de melhoria de indivíduos submetidos à VNI com as máscaras de mergulho adaptada e orofacial convencional, sendo tal medida realizada antes da alta hospitalar. Tal instrumento classifica a melhora em uma escala de 7 itens: 1= Sem alterações, 2= Quase na mesma, sem qualquer alteração visível, 3= Ligeiramente melhor, mas, sem mudanças consideráveis, 4= Com algumas melhorias, mas a mudança não representou qualquer diferença real, 5= Moderadamente melhor, com mudança ligeira mas significativa, 6= Melhor, e com melhorias que fizeram uma diferença real e útil, 7= Muito melhor, e com uma melhoria considerável que fez toda a diferença [18,19].
Análise estatística
Dados expressos em média e desvio padrão, em mediana (intervalo interquartil) ou em frequência absoluta e relativa, sendo sua normalidade avaliada por meio do teste de Shapiro Wilk. O teste t Student comparou os desfechos entre os grupos avaliados, o teste Qui-Quadrado comparou as proporções das variáveis categóricas e o teste U de Mann-Whitney comparou as distribuições das variáveis contínuas entre os grupos. O tamanho do efeito foi calculado pelo programa G-Power, a partir do método de d de Cohen ou Coeficiente de phi (φ), classificado em grande (d= 0,8; 0,80≤φ<1), médio (d= 0,5; 0,20≤φ<0,40) e pequeno (d= 0,2; 0,10≤φ<0,20) [20]. Foram considerados significativos os valores de p≤0,05. A análise estatística foi realizada por meio do software SPSS (versão 26.0, IBM, Armonk, NY, EUA).
Resultados
A amostra foi composta por 57 pacientes elegíveis ao estudo, tendo sido excluídos 10 indivíduos devido a intolerância à interface da VNI. Houve perda de seguimento de 3 indivíduos no GOF e de 5 indivíduos no GMM, o que resultou na amostra final de 22 indivíduos no GOF e de 17 indivíduos no GMM. A amostra final foi composta por 39 indivíduos (29 do sexo masculino) (Figura 2).
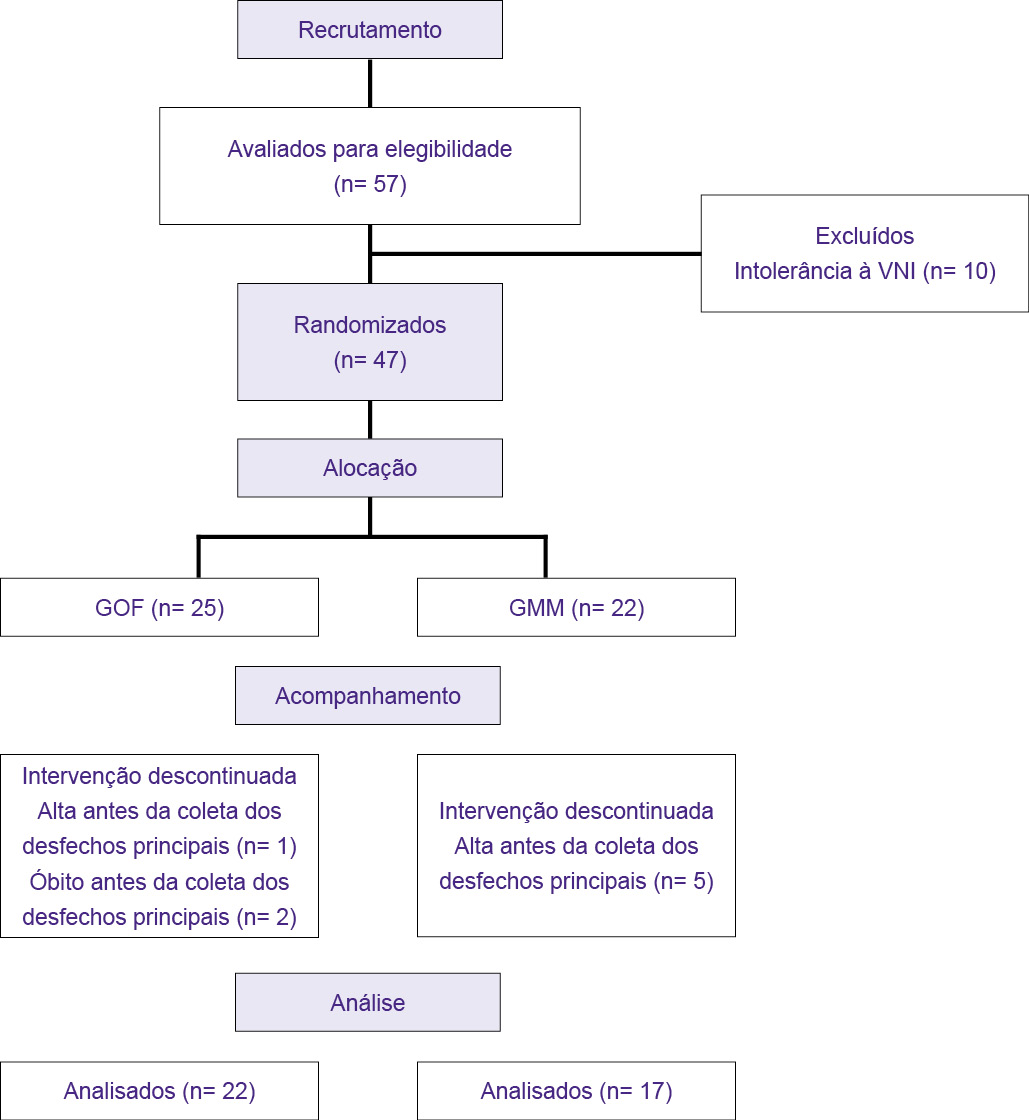
Figura 2 - Fluxograma dos pacientes submetidos à ventilação não invasiva após a cirurgia cardíaca
A média de idade da amostra avaliada foi de 62±10 anos e, de acordo com o índice de massa corporal, foi evidenciada maior prevalência de sobrepeso em 42,6% da amostra. A revascularização miocárdica foi a causa mais prevalente de admissão hospitalar (Tabela 1).
Tabela 1 - Caracterização da amostra
|
Variáveis |
GOF (n= 25) |
GMM (n= 17) |
p-valor |
|
Masculino (%) |
56,0 |
51,7 |
0,391# |
|
Idade (anos) |
63,8±12,0 |
60,1±9,3 |
0,260* |
|
IMC (Kg/m2) |
28,1±3,4 |
26,9±3,9 |
0,261* |
|
IMC classificação |
|||
|
Baixo peso |
1 |
0 |
|
|
Eutrófico |
13 |
9 |
|
|
Sobrepeso |
10 |
10 |
|
|
Obesidade |
1 |
3 |
|
|
Motivo da internação |
0,813# |
||
|
CRM |
14 |
12 |
|
|
TV |
9 |
7 |
|
|
CRM + TV |
2 |
3 |
|
|
FE (%) |
59±7,7 |
57,6±11,2 |
0,622* |
|
Comorbidades |
|||
|
HAS |
16 |
16 |
0,522# |
|
DM |
5 |
8 |
0,211# |
|
ICC |
6 |
3 |
0,368# |
|
Isquemia cardíaca |
1 |
6 |
0,025# |
|
Dislipidemia |
3 |
3 |
0,867# |
|
DPOC |
4 |
1 |
0,204# |
|
Sucesso na VNI |
x |
x |
0,281 |
|
Tempo de uso da VNI (dias) |
2,5±2,3 |
1,7±0,9 |
0,427 |
|
Tempo de internação (dias) |
11,96±9,3 |
9,14±3,2 |
0,217 |
GOF: grupo máscara orofacial; GMM: grupo máscara de mergulho; IMC: índice de massa corporal; Kg/m2: quilograma por metro quadrado; CRM: cirurgia de revascularização miocárdica; TV: troca valvar; FE: fração de ejeção; HAS: hipertensão arterial sistêmica; DM: diabetes mellitus; ICC: insuficiência cardíaca congestiva; DPOC: doença pulmonar obstrutiva crônica. Dados expressos em média, desvio padrão e frequência absoluta. *Teste t Student e #Teste Qui-Quadrado. P≤0,05.
Em relação aos efeitos adversos, não houve diferença significativa quanto a ocorrência de dor na testa (p= 0,871; φ= -0,019), no nariz (p= 0,871; φ= -0,019), na bochecha (p= 0,364; φ= 0,154) e, em ambos os grupos nenhum paciente referiu dor no queixo; vazamento nos olhos (p= 0,069; φ= -0,454), na boca e garganta (p= 0,081; φ= 0,188); ressecamento nasal (p= 0,793), pressão (p= 0,767; φ= -0,143), irritação cutânea (p= 0,364; φ= -0,154) e claustrofobia (p= 0,325; φ= 0,036) entre os grupos analisados, com médio tamanho de efeito na maior parte dos desfechos avaliados (Figura 3).
Figura 3 - Efeitos adversos do uso de máscara orofacial convencional e máscara de mergulho adaptada após ventilação não invasiva
Em relação a percepção de conforto, não foi evidenciada diferença estatística entre o GOF (7,1 ± 2,7) e o GMM: (5,9 ± 3,4) (p= 0,297), tendo sido observado um médio tamanho de efeito (d= 0,390) decorrentes do uso de ambas as interfaces.
Na Tabela 2 pode ser evidenciado o nível de satisfação quanto ao uso da máscara orofacial convencional e a máscara de mergulho adaptada e seus respectivos tamanho de efeito.
Tabela 2 - Nível de satisfação quanto ao uso da máscara orofacial convencional e da máscara de mergulho adaptada
|
Variáveis |
GOF (n= 25) (%) |
GMM (n= 17) (%) |
|
Sem alterações |
12,5 |
15,8 |
|
Quase na mesma, sem qualquer alteração visível |
8,3 |
10,5 |
|
Ligeiramente melhor, mas, sem mudanças consideráveis |
4,2 |
26,3 |
|
Com algumas melhorias, mas a mudança não representou qualquer diferença real |
12,5 |
10,5 |
|
Moderadamente melhor, com mudança ligeira mas significativa |
29,2 |
5,3 |
|
Melhor, e com diferenças que fizeram uma diferença real e útil |
16,7 |
10,5 |
|
Muito melhor, melhoria considerável que faz toda diferença |
16,7 |
21,1 |
GOF: grupo máscara orofacial; GMM: grupo máscara de mergulho. Dados descritivos expressos em percentual.
Discussão
Não houve diferença estatística quanto aos efeitos adversos e percepção de conforto relacionados ao uso das interfaces. Em relação ao nível de satisfação, houve maior prevalência do relato de melhora após o uso da máscara orofacial convencional. Nogueira et al. [21] avaliaram a máscara de mergulho como estratégia de suporte ventilatório adaptada para VNI em indivíduos saudáveis, visando analisar os parâmetros fisiológicos agudos, nível de conforto e efeitos adversos e concluíram que, a máscara de mergulho é uma interface viável para aplicação de VNI, não apresentando níveis de desconforto ou efeitos adversos que inviabilizam seu uso.
No presente estudo, a máscara de mergulho adaptada demonstrou ser uma interface viável quando comparada à máscara orofacial convencional, visto não ter apresentado diferença quanto a ocorrência de efeitos adversos e de alterações na percepção de conforto, entretanto, no que tange ao nível de satisfação, houve maior proporção de respondentes relatando melhora após o uso da máscara de orofacial convencional.
Holanda et al. [15] avaliaram indivíduos saudáveis com o objetivo de comparar os efeitos adversos e o conforto de três tipos de interfaces de VNI, sendo elas a máscara facial total, máscara orofacial e a máscara nasal e não evidenciaram diferenças entre elas quanto aos desfechos avaliados. Nossos achados corroboram com o referido estudo, em que a ocorrência de efeitos adversos e o conforto foi semelhante entre a máscara de mergulho adaptada e a máscara orofacial convencional. Beltramelli et al. [22] compararam o grau de conforto entre a máscara de mergulho e a máscara oronasal para aplicação de VNI e observou um grau de conforto significativamente maior com o uso das máscaras de mergulho adaptadas.
A VNI se configura em uma estratégia ventilatória amplamente utilizada no tratamento da insuficiência respiratória aguda [23] ou crônica [24], na apneia do sono [25], e nas exacerbações de doenças como a doença pulmonar obstrutiva crônica [26], no entanto, para pacientes claustrofóbicos, o uso de uma máscara pode ser especialmente desconfortável e angustiante, podendo resultar na recusa em utilizá-la ou na remoção da máscara à revelia [27]. No presente estudo, houve relato de claustrofobia em ambos os grupos analisados, sem que tenha ocorrido diferença entre eles. No estudo de Nogueira et al. [21], não foi evidenciada ocorrência de claustrofobia durante o uso da máscara de mergulho adaptada para VNI, entretanto, Holanda et al. [15] relataram este como o efeito adverso mais prevalente com o uso da máscara facial.
A fuga aérea ou vazamento ao redor da máscara de VNI é um outro fator preponderante para o insucesso da terapêutica [28]. Em nosso estudo, a presença de vazamento na testa e ao redor dos olhos foram semelhantes entre aqueles que utilizaram a máscara de mergulho adaptada e a máscara orofacial convencional. A máscara de mergulho utilizada foi originalmente criada para suportar uma pressão hidrostática externa, em direção ao rosto do paciente, empurrando-a e garantindo maior vedação, em que, na ausência de tal força, pode ter ocorrido maior fuga aérea [21]. Entretanto, ressalta-se que diante da ocorrência de fuga aérea com o uso de interfaces de VNI, a compensação causada pelo ventilador mecânico garante a efetividade da pressão positiva e a estabilidade clínica dos pacientes [27]. O ressecamento do nariz e boca também foram relatados pelos indivíduos avaliados e, em estudo semelhante, o ressecamento nasal e oral não foram identificados como um problema pela maior parte da amostra [21].
Há escassez de relatos sobre o nível de satisfação de pacientes em relação às interfaces de VNI, especialmente em amostras de indivíduos submetidos à cirurgia cardíaca. O instrumento PGIC tem sido empregado em pacientes com doença renal crônica submetidos à terapia renal substitutiva [28] e, em indivíduos com dor crônica pós-operatória [29], sendo seu emprego validado para avaliação do nível de percepção de mudança e satisfação, com o objetivo de relatar a sensação dos pacientes em relação à eficácia de um dado tratamento. A VNI pode causar efeitos adversos, como vazamentos excessivos, sensação desconfortável, reinalação de CO2 e lesões de pele, que podem levar ao insucesso da terapêutica [30] e, por esse motivo torna-se importante avaliar a percepção do indivíduo quanto ao seu uso. Em nosso estudo, foi observado que a máscara orofacial convencional ocasionou melhores resultados em relação ao nível de satisfação.
O presente estudo apresentou como limitação o fato de as máscaras de mergulho adaptadas apresentarem um tamanho padrão, o que tornou necessário o ajuste para adaptação aos diferentes formatos de face. Ressalta-se que tal pesquisa se caracteriza como inovação tecnológica incremental e tem sua relevância pautada na evidência de semelhança dos efeitos adversos e da percepção de conforto da máscara de mergulho adaptada em relação à máscara orofacial convencional, que é considerada a interface padrão ouro para aplicação da VNI.
Conclusão
A máscara de mergulho adaptada se mostrou uma alternativa viável para a instituição da VNI, em que quando comparada à máscara orofacial convencional, apresentou níveis semelhantes de efeitos adversos e de conforto, entretanto, apresentou menor proporção de indivíduos com elevado nível de satisfação em relação ao seu uso.
Conflitos de interesse
Os autores declaram não haver conflitos de interesse de qualquer natureza.
Fontes de financiamento
Financiamento próprio.
Contribuição dos autores
Concepção e desenho da pesquisa: Silveira FC, Paiva DN; Coleta de dados: Silveira FC; Análise e interpretação dos dados: Silveira FC, Cardoso DM, Paiva DN; Análise estatística: Silveira FC, Cardoso DM, Paiva DN; Redação do manuscrito: Silveira FC, Paiva DN, Cardoso GS, Souza de MM, Bellini LL, Moura de GP, Cardoso DM, Marinho PE de M; Revisão crítica do manuscrito quanto ao conteúdo intelectual: Cardoso DM, Marinho PE de M, Paiva DN.
Referências
1. Oliveira GM, Brant LCC, Polanczyk CA, Biolo A, Nascimento BR, Malta DC, Souza MF, et al. Cardiovascular statistics – Brazil 2020. Arq. Bras. Cardiol. [Internet]. 2020. [Cited 2025 mar 04];115(3):308-439. Avaible from: https://abccardiol.org/wp-content/uploads/articles_xml/0066-782X-abc-115-03-308/0066-782X-abc-115-03-308.x95083.pdf. doi: 10.36660/abc.20200812.
2. Cordeiro AL, Brito AA, Carvalho I, Oliveira J, Guimarães AR, Araújo TM, Gardenghi G. Surgical risk and functionality in patients undergoing heart surgery. Int J Cardiovasc Sci. [Internet]. 2016. [Cited 2025 mar 04]; 29(5): 385–89. Avaible from: https://www.semanticscholar.org/reader/066158b2c642534ad21d86b995d42ac96de702db. doi: 10.5935/2359-4802.20160065.
3. Mora CT, Junior OG, Amorim RS, Daniel CR. Analysis of performance of mechanical non-invasive ventilation in patients submitted to cardiac surgery. J Health Sci Inst. [Internet]. 2019; 37(2): 151–5. [cited 2025 Feb 08]. Available from: https://repositorio.unip.br/wp-content/uploads/2020/12/08V37_n2_2019_p151a155.pdf.
4. Dias WM, Silva RF da, Lourenço LK. Pulmonary reexpansion maneuvers in the postoperative period of cardiac surgery: literature review. RSD. [Internet]. 2021, 13. [Cited 2025 mar 4]; 10 (12): e73101220143. Available from: https://rsdjournal.org/index.php/rsd/article/view/20143/17990. doi: 10.33448/rsd-v10i12.20143.
5. Vasconcelos FR, Furtado JH, Queiroz CR, Zaranza CR. The performance of physiotherapy in the postoperative period of cardiovascular surgery: an integrative review. Rev. Saúde e Dev. [Internet]. 2021; 15(21):55-66. [cited 2025 Mar 10]. Available from: https://www.revistasuninter.com/revistasaude/index.php/saudeDesenvolvimento/article/view/1137.
6. Ruzsics I, Matrai P, Hegyi P, Nemeth D, Tenk J, Csenkey A, Eross B, Varga G, Balasko M, Petervari E, Veres G, Sepp R, Junior RZ, Vincze A, Garami A, Rumbus Z. Noninvasive ventilation improves outcomes in pneumonia-associated respiratory failure: A systematic review and meta-analysis. J Infect Public Health. [Internet]. 2022 Mar. [Cited 2025 mar 10];15(3):349–59. Avaible from: https://www.sciencedirect.com/science/article/pii/S1876034122000363?via%3Dihub. doi: 10.1016/j.jiph.2022.02.004.
7. Popat B, Jones AT. Invasive and non-invasive mechanical ventilation. Med. [Internet]. 2012 Jun. [Cited 2025 mar 10]; 40(6):298-304. Avaible from: https://www.medicinejournal.co.uk/article/S1357-3039(16)30008-1/fulltext.doi: 10.1016/j.mpmed.2016.03.008.
8. Guillen CB, Arcos AB, Escudero CC, Montero MM, Montoya FC, Macho JT, Garcia MJ, Garijo RL. Adapted Diving Mask (ADM) device as respiratory support with oxygen output during COVID-19 pandemic. Am J Emerg Med. [Internet]. 2021. [Cited 2025 mar 10]; 39: 42–7. Avaible from: https://www.sciencedirect.com/science/article/pii/S0735675720309396?via%3Dihub. doi: 10.1016/j.ajem.2020.10.043.
9. Paiva DN, Wagner LE, dos Santos Marinho SE, Dornelles CF, de Souza Barbosa JF, de Melo Marinho PE. Effectiveness of an adapted diving mask (Owner mask) for non-invasive ventilation in the COVID-19 pandemic scenario: study protocol for a randomized clinical trial. Trials. [Internet]. 2022 Mar 18. [Cited 2025 mar 13]; 23(1):218. Avaible from: https://trialsjournal.biomedcentral.com/articles/10.1186/s13063-022-06133-y doi: 10.1186/s13063-022-06133-y.
10. Mechanical Ventilation Committee of the Brazilian Intensive Care Medicine Association, Commission of Intensive Therapy of the Brazilian Thoracic Society. Brazilian recommendations of mechanical ventilation 2013. Part I. J Bras Pneumol. [Internet]. 2014. [Cited 2025 mar 13]; 40(4):327–63. Avaible from: https://www.scielo.br/j/jbpneu/a/tZj697fySFDwyX5KnzTMtQf/?lang=en. doi: 10.1590/S1806-37132014000400002.
11. Pettenuzzo T, Boscolo A, Pistollato E, Pretto C, Giacon TA, Frasson S, Carbotti FM, Medici F, Pattenon G, Carofiglio G, Nardelli M, Cucci N, Tuccio CL, Gagliardi V, Schiavolin C, Simoni C, Congedi S, Monteleone F, Zarantonello F, Sella N, Cassai A, Navalesi P. Effects of non-invasive respiratory support in post-operative patients: a systematic review and network meta-analysis. Crit Care. [Internet]. 2024 May 8. [Cited 2025 Mar 8]; 28(1):152. Avaible from: https://ccforum.biomedcentral.com/articles/10.1186/s13054-024-04924-0. doi: 10.1186/s13054-024-04924-0.
12. Associação de Medicina Intensiva Brasileira (AMIB). Orientações sobre o manuseio do paciente com pneumonia e insuficiência respiratória devido a infecção pelo coronavírus (SARS-CoV-2) - Versão n.05/2020. [Internet]. 2020; 1-15.[cited 2025 Feb 9] Available from: Microsoft Word - vm_ai_vjs v5 abr 2020 final.docx (fiocruz.br).
13. Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, Wang B, Xiang H, Cheng Z, Xiong Y, Zhao Y, Li Y, Wang X, Peng Z. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus–infected pneumonia in Wuhan, China. JAMA. [Internet]. 2020 Fev 7. [Cited 2025 Apr 2]; 323(11):1061–9. Avaible from: https://jamanetwork.com/journals/jama/fullarticle/2761044. doi: 10.1001/jama.2020.1585.
14. Strickland SL. The patient experience during noninvasive respiratory support. Respir Care. [Internet]. 2019 Jun. [Cited 2025 Mar 15]; 64(6):689-700. Avaible from:https://www.liebertpub.com/doi/10.4187/respcare.06642. doi: 10.4187/respcare.06642.
15. Holanda MA, Reis RC, Winkeler GF, Fortaleza SC, Lima JW de O, Pereira ED. Influence of total face, facial and nasal masks on short-term adverse effects during noninvasive ventilation. J Bras Pneumol. [Internet] 2009 fev. [Cited 2025 Feb 26]; 35(2):164-73. Avaible from: https://www.scielo.br/j/jbpneu/a/6xhWHGbKPTnFBRhH5rzcHjg/?lang=en. doi: 10.1590/S1806-37132009000200010.
16. Martinez JE, Grassi DC, Marques LG. Analysis of the applicability of three pain assessment instruments in different care units: outpatient clinic, ward and emergency room. Rev. Bras. Reumatol. [Internet]. 2011. [Cited 2025 Mar 16]; 51(4):299-308. Avaible from: https://www.scielo.br/j/rbr/a/NLCV93zyjfqB6btxpNRfBzJ/?lang=pt. doi: 10.1590/S0482-50042011000400002.
17. Kashif Waqar Faiz. VAS-visual analog scale. Tidsskr Nor Laegeforen. [Internet]. 2014. [Cited 2025 Mar 16]; 134(3):323. Avaible from: https://tidsskriftet.no/2014/02/sprakspalten/vas-visuell-analog-skala. doi: 10.4045/tidsskr.13.1145.
18. Domingues L, Cruz E. Cultural adaptation and contribution to the validation of the Patient Global Impression of Change scale. ifisionline [Internet]. 2011 jun; 2(1). [cited 2025 apr 15]. Available from: http://hdl.handle.net/10400.26/8856.
19. Hurst H, Bolton J. Assessing the clinical significance of change scores recorded on subjective outcome measures. J Manipulative Physiol Ther. [Internet]. 2004 Jan. [Cited 2025 Mar 17]; 27(1):26–35. Avaible from: https://www.jmptonline.org/article/S0161-4754(03)00182-9/abstract. doi: 10.1016/j.jmpt.2003.11.003.
20. Cohen, J. (1988). Statistical Power Analysis for the Behavioral Sciences (2nd ed.). Routledge. [Cited 2025 Mar 17]. doi:10.4324/9780203771587.
21. Nogueira AN, Sousa BG de, Sinhorelli JG, Vasconcelos R dos S, Viana SM do NR, Beltrão BA, Santos JE, Júnior AA, Júnior RM, Filho JG. Acute adverse effects and comfort of the diving mask interface as a ventilatory support strategy during noninvasive ventilation. Rev Med UFC. [Internet] 2021. [Cited 2025 mar 4]; 61(1):1–8. Avaible from: https://periodicos.ufc.br/revistademedicinadaufc/article/view/62621/197166. doi: 10.20513/2447-6595.2021v61n1e62621p1-8.
22. Beltramelli R, Alzugaray P, Rucks N, Santos C, Poradosu C, González G, Musetti A, Angulo M. Uso de máscaras de buceo modificadas para aplicación segura de ventilación no invasiva. Estudio piloto. Rev. Méd. Urug.[Internet] 2021. [Cited 2025 Apr 23];37(4):e201. Avaible from: https://www.mdpi.com/2076-3425/14/3/189#. doi: 10.29193/RMU.37.4.1.
23. Abbruzzese L, Benedetta Basagni, Damora A, Salti G, Martinelli G, Gambarelli C, Maietti A, Scarselli C, Carlucci L, Zoccolotti P, Mancuso M. Psychological distress in patients who needed invasive versus non-invasive ventilation following SARS-CoV-2 viral infection. Brain Sci. [Internet]. 2024 Feb 20. [Cited 2025 Apr 4];14(3):189–9. Avaible from: https://periodicos.ufc.br/revistademedicinadaufc/article/view/62621/197166. doi: 10.3390/brainsci14030189.
24. Fagerudd S, Lammintausta A, Laitinen T, Anttalainen U, Saaresranta T. Home non-invasive ventilation: an observational study of aetiology, chronic respiratory failure of multiple aetiologies, survival and treatment adherence. Heliyon. [Internet] 2024 Jun. [Cited 20250 mar 5];10(12):e32508. Avaible from: https://academic.oup.com/sleepadvances/article/5/1/zpae046/7711005. doi: 10.1016/j.heliyon.2024.e32508.
25. Forbes R, Duce B, Hukins C, Ellender C. Factors associated with non-invasive ventilation usage in patients with hypoventilation disorders. SLEEP Advances. [Internet]. 2024 Jan 1;5(1):zpae046. doi: 10.1093/sleepadvances/zpae046.
26. Abualhamael S, Alasmi AT, Alqurayqiri AF, Alzahrani AA, Alsehli AD, Althikra AH, Alsadi SO, Almaghrabi MZ, Alhamdi TS, Alsehli MD. Role of non-invasive ventilation (NIV) in managing acute exacerbations of chronic obstructive pulmonary disease (COPD): a systematic review. Cureus. [Internet] 2024 Ago 21. [Cited 2025 Mar 3];16(8). Avaible from: https://www.cureus.com/articles/282968-role-of-non-invasive-ventilation-niv-in-managing-acute-exacerbations-of-chronic-obstructive-pulmonary-disease-copd-a-systematic-review#!/. doi: 10.7759/cureus.67418.
27. Schettino GP, Reis MA, Galas F, Park M, Franca SA, Okamoto VN, Carvalho CR. Non-invasive positive pressure mechanical ventilation. Rev. Bras. Ter. Intensiva. [Internet] 2007. [Cited 2025 Apr 8];19(2):92-105. Avaible from; https://www.scielo.br/j/jbpneu/a/bV9MrhGy4fqRHBdW96hZm3k/?lang=pt. doi: 10.1590/S1806-37132007000800004.
28. Silva L de A, Souza HC de, Bezerra SD, Marinho PE de M. Degree of satisfaction and participation of patients with chronic kidney disease in renal replacement therapy. RIPS. [Internet]. 2019. [Cited 2025 Mar 3];2(4):185-91. Available from: file:///C:/Users/User/Downloads/15295-Texto%20do%20Artigo-67928-2-10-20210217.pdf. doi: 10.17058/rips.v2i4.15295.
29. Silva AM, Abelha FJ. Assessment of chronic postoperative pain: methods and relevance. Rev. Soc. Port. Anest. [Internet]. 2018 Mai 30. [Cited 2025 Apr 2]; 27(1):59–69. Avaible from: https://revistas.rcaap.pt/anestesiologia/article/view/14815/11105. doi: 10.25751/rspa.14815.
30. Pontes SM, Melo LH, Maia NP, Nogueira AN, Vasconcelos TB, Pereira ED, Bastos VP, Holanda MA. Influence of the ventilatory mode on acute adverse effects and facial thermography after noninvasive ventilation. J. Bras. Pneum. [Internet]. 2017 Apr. [Cited 2025 Apr 2] 43(2):87–94. Avaible from: https://www.jornaldepneumologia.com.br/details/2654/pt-BR doi: 10.1590/S1806-37562016000000172.